| الملخص Abstract |
| إن هذه الدراسة، حسب علمنا، هي الأولى التي تتعلق بتحرٍ حقلي لداءُ اللِّيشْمانِيَّاتِ الحَشَوِيّ (كلازار) في كلٍ من محافظتي إدلب واللاذقية، والتي تستقصي انتشار مرض الليشمانية الحشوية في تلك المنطقتين. تمّ اكتشاف أضداد الليشمانية الحشوية باستخدام اختبار المقايسة المناعية ضمن الهلام "ID paGIA Leishmaniasis antibody test" لشركة Dia Med. بلغت نسبة إيجابية أضداد الليشمانية الحشوية في ريف إدلب 13.5% وفي ريف اللاذقية 15% وهي نسب حديثة لم تعرف سابقاً في سورية. |
| his study, to our knowledge, is the first to conduct a field screening of Visceral Leishmaniasis in both Idleb and Latakia in Syria, and to investigate the prevalence of Visceral Leishmaniasis in these areas.
Detection of Visceral Leishmania antibodies is done using the immune assay by gel ID-PaGIA Leishmaniasis antibody test "Dia Med company". New VL positive antibodies rates were recorded in both rural Idleb 13.5% and rural Latakia 15%.
الكلمات المفتاح Key words: داء الليشمانيات الحشوي Visceral Leishmaniasis، ضد Antibody paGia، سورية Syria.
|
| المقدمة Introduction |
الليشمانية Leishmania طفيليات وحيدة الخلية تتبع عائلة المثقبيات Trypanosomatidae، وهي مجبرة التطفل داخل الخلية إذ تعيش في الثوي الفقاري داخل خلايا الجهاز الشبكي البطاني إما في الجلد أو في الأنسجة المخاطية أو في الأعضاء الداخلية. وهي تشاهد بشكلين: اللاسوطي أو الليشماني Amastigote وأمامي السوطي أو المُشيقة Promastigote وتتشابه هذه الأنواع في شكلها وزرعها وحلقة تطورها، لكنها تختلف كثيراً في الإصابات السريرية التي تسببها، وفي توزعها الجغرافي، وتنتقل بوساطة حشرة الفاصدة. ولهذا المرض ثلاثة أشكال سريرية: الجلدية والحشوية والجلدية المخاطية.
تصيب أنواع الليشمانية الحشوية Visceral Leishmaniasis الجملة الشبكية البطانية للأحشاء خاصة الكبد والطحال ونقي العظام، مؤدية لفرط تصنع خلوي شديد. وهذه الأنواع هي: الدونوفانية L. donovani والطفلية L. infantum والشاغاسية L. chagasi .
داء الليشمانية الحشوية هو الشكل الأكثر خطورة بين أدواء الليشمانية. يأتي هذا الداء في المرتبة الثانية بعد الملاريا في تصنيف الأمراض الطفيلية القاتلة في العالم ويُعد مسؤولاً عن حوالي نصف مليون وفاة في العالم سنوياً.
أما الشكل الجلدي فهو من الأمراض الوبائية المنتشرة في جميع المحافظات السورية وقد حُظي هذا المرض بدراسات كثيرة منذ عدة سنوات، لكن الشكل الحشوي لم يأخذ حظاً وافراً من الدراسة والبحث لاعتقاد الأطباء أن هذا الشكل هو نادر الحدوث وأن حالاته منحصرة في مناطق معينة في سورية.
|
| وبائيات داء الليشمانية الحشوي
|
تعود أولى التقارير حول الليشمانية الحشوية
في أمريكا إلى ملاحظات الطبيب Carlos chagas عام 1911م الذي أشار إلى وجود المرض في حوض الأمازون من خلال وجود شحوب وضخامة طحالية لدى مجموعة من الأطفال لم يكن لديهم أية سوابق للإصابة بالملاريا، وهذا ما دعاه إلى افتراض إصابتهم بالكالاآزار وقد تحقق ذلك من خلال إجراء بزل للطحال، وقد تم عزل العامل المسبب للمرض لأول مرة من قبل الطبيب الاسكتلندي William leishman والايرلندي Charles Donovan وهذا ما دعا إلى تسمية العامل الممرض بالليشمانية الدونوفانية Leishmania donovani، وتم فيما بعد تحديد بقية الأنواع اعتماداً على التقنيات البيولوجية الحديثة.
إن لأدواء الليشمانية بأشكالها السريرية الثلاثة انتشاراً عالمياً واسعاً فهناك حوالي 12 مليون إنسان مصاب بالمرض و 350مليون إنسان معرض للإصابة وذلك في 88 بلداً حول العالم يتوطن فيها المرض. يوجد الداء الجلدي في أربع قارات هي: آسيا، افريقية، أوروبا، شمال أمريكا وجنوبها (2، 11).
أما بالنسبة لليشمانية الحشوية فإنه يوجد في العالم خمسة مراكز لهذا المرض ينتشر فيها بشكل وبائي وهي: المركز الهندي المعروف منذ القدم، والصيني، ومنطقة البحر المتوسط، وشرق ووسط أفريقيا، والأمريكي (الجنوبية والوسطى).
|
| الأعراض السريرية لداء الليشمانية الحشوي |
مرحلة الحضانة: تختلف بشكل كبير وسطياً بين 3 – 6 أشهر مع حالات خاصة تتراوح بين 40 ساعة إلى عدة سنوات. وتميل لأن تكون أقصر عند الأطفال (5).
مرحلة الأعراض السريرية: تعرف أيضاً بمرحلة الغزو invasion حيث تتظاهر بشكل رئيس بثلاثة أعراض وصفية هي:
* الحمى: تكون منتظمة في البداية ثم تصبح عشوائية تخضع إلى تموجات غير منتظمة ومزمنة تضطرنا أحياناً لأخذ حرارة المريض كل ثلاث ساعات لكي نفهم تطورها، وتترافق غالباً مع فقد شهية وسوء حالة عامة. ومما تجدر الإشارة إليه أن نموذج الحمى في داء الليشمانية الحشوية يلتبس بشكل كبير مع الحمى التيفية.
* ضخامة الطحال: تشكل عرضاً بالغ الأهمية يظهر في أغلب الحالات مترافقاً مع الحمى. يزداد حجم الطحال بشكل تدريجي وسريع ليصل حتى الحفرة الحرقفية حيث نجد بالجس ضخامة صلبة وغير مؤلمة وتكون حافة الطحال ملساء ومتحركة (قد تصبح الضخامة مؤلمة في بعض الحالات).
* فقر الدم: يظهر على شكل شحوب شديد مع هيئة مصفرة – مخضرة " تشبه لون الشمع القديم " ويترافق معه نقص في الوزن والشهية وأحياناً سعال أو إسهال...
يبدأ المرض عادة بشكل تدريجي ويتظاهر بحمى، ووهن عام وفقد شهية ويبدو الطفل بمظهر كئيب، لا يشارك في اللعب، ولا ينام جيداً. ومع تطور المرض تصبح الحمى متبدلة وغير منتظمة مع ارتفاعات ذروية أحياناً بعد أن كانت ثابتة، وبالفحص السريري يظهر لدى الطفل شحوب شديد بسبب فقر الدم ونقص وزن وضخامة طحالية تتطور بشكل سريع جداً لتصل حتى الحفرة الحرقفية اليمنى وتشوه شكل البطن. إن ترافق الحمى مع ضخامة الطحال عند الأطفال توجه غالباً نحو مرض دموي ومن هنا تأتي أهمية التفكير بهذا المرض وخاصة ً في المناطق الموبوءة. يمكن أن تكون هذه الأعراض غير تامة فقد نلاحظ وجود أحدها دون الآخر كأن نجد حمى دون ضخامة طحال أو العكس.
|
| الشكل اللاعرضي لداء الليشمانية الحشوية |
إن الأشكال اللاعرضية أو قليلة الأعراض هي أكثر تواتراً مما هو متوقع، ويلعب البشر أنفسهم دوراً في تحديد الشكل السريري للمرض من خلال عدة عوامل أهمها عمر المريض، حالته المناعية والجينية وتغذيته بحيث لم يعد التماس مع الطفيلي هو العامل الأهم في تحديد طبيعة المرض.
ويستدل على هذا الشكل بوجود استجابة مناعية خلوية إيجابية للاختبارات الجلدية. وتشكل هذه الحالات مصدراً هاماً لانتشار المرض بين السكان كما قد تتفعل لدى نفس المريض بحال وجود ضعف مناعي.
|
| التشخيص |
- الاختبارات الخلطية
تتسارع سرعة التثفل، إذ تبلغ عادة في الساعة الأولى من 80-100ملم، ويكشف الرحلان الكهربائي لبروتينات المصل وجود ارتفاع ملحوظ في نسبة الغلوبولينات لتصل من 5-10 غ/دل ويشكل الغاماغلوبولين 30-63% من مجملها ويرافقها انخفاض في نسبة الألبومين إلى ما دون 2-3 غ/دل مما يؤدي إلى انقلاب نسبة الألبومين: الغلوبولين لتصبح أقل من 1، تعود البروتينات للسواء خلال الستة أشهر التالية للشفاء. يلاحظ أيضاً تغيرات في الوظائف الكبدية إذ ترتفع خمائر ALT والبيليروبين غير المباشر مع تطاول زمن النزف.
- الاختبارات الدموية
يبدي تعداد الدم العام:
- فقر دم سوي الصباغ، إذ يصل عدد الكريات الحمر إلى ما دون 1.5 مليون/ ملم3 وينقص الخضاب ليصبح بين 5-7 غ/د.ل
- نقص في الكريات البيضاء، إذ تصل إلى مادون أربعة آلاف كرية/ملم3 على حساب العدلات التي قد تنعدم.
- نقص الصفيحات الدموية، يصل لحدود 50-100 ألف/ملم3 مما يسبب نزفاً قد يكون خطيراً.
- الاختبارات المناعية المصلية
Immuno- Serological assays
تعتمد هذه الاختبارات على كشف الأضداد الجوالة في المصل، وتستخدم بشكل أساسي لتشخيص داء الليشمانية الحشوية الذي تتدخل فيه المناعة الخلطية وذلك بإنتاج كميات من الأضداد تنتشر في الدوران، بينما لا تستخدم هذه الاختبارات عادةً من أجل تشخيص داء الليشمانية الجلدية.
ومن الطرق المستخدمة: اختبار التراص الدموي اللامباشر واختبار التألق المناعي ومقايسة الممتز المناعي المرتبط بالإنزيم (اليزا) ELISA.
أما اختبار شريط الإستشراب المناعي (ICT) Immunochromatographic strip-test الذي يتم فيه ربط المستضد rK 39 على ركيزة خاصة مع الأضداد الموجودة في المصل أو الدم الكامل وعند تحرك هذه الأضداد anti-K39-anyibody ضمن الركيزة وارتباطها مع المستضدات تعطي شريطاً ملوناً يشاهد عيانياً. إن المستضد rK39 هو مستضد مأشوب تم الحصول عليه نتيجة عملية دمج مستضد مشتق من إتحاد 39 حمضاً أمينياً مكرراً في طفيلي الليشمانية الشاغازية L. chagasi.
إن الشكل الأحدث لهذا الاختبار هو استخدام الهلام agar كركيزة حيث يتم إضافة كل من العينة المرضية (المصل) والمستضدات إلى الهلام لتندمج ضمنه وفي حال وجود الأضداد ضمن مصل المريض فإنها ترتبط مع المستضدات مشكلةً معقداً مناعياً يظهر عيانياً بشكل جزيئات دقيقة حمراء اللون على سطح الهلام أو منتشرة ضمنه.
يستخدم هذا الاختبار في المسح الوبائي للمناطق الموبوءة بالليشمانية الحشوية لأنه من الطرق الحديثة والسريعة للتشخيص. وهو ما طبقناه في بحثنا عن هذا المرض.
- طرق التقانات الكيميائية والحيوية الجزيئية
تهدف هذه الطرق إلى التعرف على أنواع الليشمانية، بدءا ًمن تحليل مكوناتها الإنزيمية أو مستضداتها السطحية أو الداخلية أو بتحديد الدنا الخاص بها باستعمال تقنية الـ PCR ومن هذه الطرق:
تحليل النظائر الإنزيمية أو الإنزيمات الأسوية Isoenzyme analysis؛
1. أضداد وحيدة النسيلة Monoclonal antibodies؛
2. مسابير الدنا DNA probes؛
3. تفاعل البوليميراز السلسلي Polymerase Chain Reaction PCR.
|
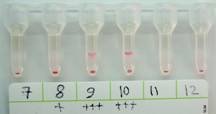 
الشكل 1: اختبار الهلام الحديث للتحري عن أضداد الليشمانية الحشوية. تفرض إيجابية الاختبارات المصلية البحث الدقيق عن العامل الممرض، وهي المرحلة المؤكدة للتشخيص.
المصلية البحث الدقيق عن العامل الممرض، وهي المرحلة المؤكدة للتشخيص.
 |
|
|
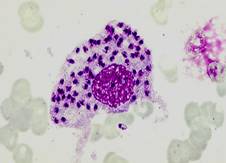
الشكل الليشماني ضمن خلية بالعة |
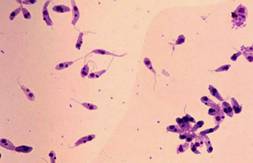
الشكل المسوط لليشمانية في الوسط الزرعي |
 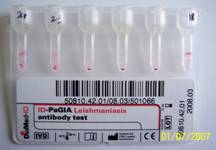
تحليل العينات لتحري أضداد الليشمانية الحشوية.
|
| هدف البحث: تتلخص أهداف بحثنا بالنقاط التالية: |
أ- التحري عن أضداد الليشمانية الحشوية عند الأشخاص ذوي الخطر العالي للإصابة بغية التشخيص المبكر أي قبل ظهور الأعراض السريرية الواضحة. وقد اعتمدنا في تحديد الأشخاص من ذوي الخطر العالي على الأمور التالية:
* من شُخِص في قريتهم حالات ليشمانية حشوية مسجلة في مراكز الليشمانية التابعة لوزارة الصحة في السنوات السابقة " قبل عام 2006".
* وجود العامل الناقل النوعي (الفاصدة) لليشمانية الحشوية في هذه القرى وتعرض السكان للدغ وخاصةً الأطفال.
* وجود الكلاب الشاردة الخازنة للطفيلي.
ب- توجيه الأشخاص ذوي الأضداد الإيجابية لمتابعة التشخيص وإجراء ما يلزم في مراكز معالجة الليشمانية التابعة لوزارة الصحة
ج- اختيار طريقة ذات حسـاسـية ونوعية
عاليتين وغير مكلفة للتحري عن أضداد الليشمانية ولا تحتاج لأجهزة باهظة الثمن وتستطيع مخابر التحاليل الطبية اقتناءها.
انتقاء العينات:
تمّ في هذه الدراسة مسح شامل لبعض المناطق الريفية في محافظتي إدلب واللاذقية في شهري حزيران وآب من عام 2007. وقد اخترنا هذه الفترة لأن ذروة نشاط الحشرة الناقلة هي في أشهر الصيف مما يزيد من معدل الإصابة.
مكان الدراسة:
جُمعت العينات من مناطق ريفية تابعة لمحافظة إدلب وهي: دلبيا ومزرعة هنانو وإسقاط وكفر تخاريم وكفر بني وبيرة كفتين. ومناطق ريفية تابعة لمحافظة اللاذقية وهي: عين البيضا وبرج إسلام والصليب والحراجية والعيسوية والحفة.
شملت الدراسة 300 طفلاً من كلا الجنسين، تراوحت أعمارهم بين سنة و15 سنة. وتم إجراء فحص سريري سريع لجميع الأطفال قبل سحب الدم بهدف البحث عن الأعراض والعلامات التي قد تشير إلى إصابة الطفل بالليشمانية الحشوية.
التحري عن أضداد الليشمانية الحشوية:
تم استخدام طريقة الرحلان بالهلام ID-PGIA Leishmaniasis antibody، حيث استخدم المستضد الليشماني الحشـوي rk39 لشـركة
Diamed السويسرية لكشف أضداد الليشمانية الحشوية في مصل المرض (حساسيتها ونوعيتها تقارب 100%)(8).
|
| النتائجResults |
كان توزع العينات في كل من محافظتي إدلب واللاذقية وفق ما ورد في الجدول 1.
كان اختبار تحري أضداد الليشمانية الحشوية إيجابياً في 27 عينة من أصل 200 عينة من محافظة إدلب، أي بنسبة 13.5%، بينما كان الاختبار إيجابياً في 15 عينة من أصل 100 في محافظة اللاذقية أي بنسبة 15% (الجدول 2).
- كانت نسبة الإصابة بداء الليشمانية الحشوية
أعلى عند الذكور منها عند الإناث في محافظة إدلب (%63 مقابل %37) وفي محافظة اللاذقية (%53 مقابل %47) على التوالي وهذا ما يتوافق مع معظم الدراسات العالمية حول هذا المرض.
- لا توجد علاقة واضحة بين الإصابة بداء الليشمانية الحشوية والعمر، ولكن كانت هناك مستويات عالية من الأضداد في الفئة العمرية 12-4 سنة في محافظة إدلب و1-9 سنوات
في محافظة اللاذقية.
تمت دراسة بعض المعالم المخبرية الدموية لعينات إدلب مثل: تعداد الكريات البيضاء والحمر والصفيحات، وبيان مدى ارتباط هذه
المعالم بداء الليشمانية الحشوية فوجد أن هناك نقص في معدل الخضاب بنسبة %44.4، ونقص في تعداد الكريات البيض بنسبة %26، وأخيراً نقص تعداد الصفيحات بنسبة %14.8.
- أما عن العلامات السريرية ضمن العينات
الإيجابية في إدلب فكانت بنسب متفاوتة، إذ لوحظ الشحوب بنسبة %48.15، وضخامة الطحال بنسبة %11.1.
|
الجدول 1: توزع العينات في كل من محافظتي إدلب واللاذقية.
محافظة إدلب |
المنطقة |
دلبيا |
مزرعة هنانو |
إسقاط |
كفر تخاريم |
كفر بني |
بيرة كفتين |
المجموع |
عدد العينات |
57 |
22 |
65 |
31 |
19 |
6 |
200 |
محافظة اللاذقية |
المنطقة |
الحفة |
عين البيضا |
الصليب |
برج إسلام |
الحراجية |
العيسوية |
المجموع |
عدد العينات |
33 |
6 |
3 |
27 |
3 |
28 |
100 |
الجدول 2: نسبة العينات الايجابية في محافظتي الدراسة.
نتيجة الاختبار |
إيجابي |
سلبي |
المجموع |
النسبة في إدلب |
13.5 % |
86.5 % |
100 % |
النسبة في اللاذقية |
15% |
85% |
100% |
عدد الحالات في إدلب |
27 |
173 |
200 |
عدد الحالات في اللاذقية |
15 |
85 |
100 |
|
| المناقشة Discussion |
درست على مدى سنوات طويلة وبائيات الليشمانية الجلدية في سورية سواء ما يتعلق بانتشار العامل الناقل، الفاصدة (6) أو بدراسة الاصابات الجلدية ونميط الطفيلي المسبب لها (1، 3، 4). أما ما يتعلق بالشكل الآخر الموجود في سورية وهو الشكل الحشوي فإن عدد الحالات التي شخصت في بعض المحافظات السورية كانت فردية، ولم تجر حتى عام 2007 أية دراسة ميدانية للتحري عن الليشمانية الحشوية VL رغم كونه الشكل الأكثر خطورة لأنه يؤدي إلى موت المريض إذا لم يشخص باكراً ويعالج، وذلك لاعتقاد الأطباء أنه مرض غير وبائي وأن حالاته محصورة في مناطق معينة في سورية.
لقد تم اختيار مناطق الدراسة على أساس وجود حالات ليشمانية الحشوية VL فردية تم تسجيلها في السنوات السابقة في المراكز الصحية بالمحافظات السورية وبالرجوع إلى عدد الحالات المسجلة في جميع مناطق الدراسة وفق سجلات مراكز مكافحة الليشمانية التابعة لوزارة الصحة (وهي المراكز التي تُحول إليها جميع حالات الإصابة تقريباً نظراً لتوافر العلاج فيها)، وجدنا أن عدد الحالات المبلغ عنها في محافظة إدلب هي حالة واحدة فقط في عام 2006، و 9 حالات في عام 2005. وبينما في اللاذقية شخص حالتان عام 2006 وخمس حالات عام 2007.
إن نسبة انتشار داء الليشمانية الحشوية التي حصلنا عليها نتيجة هذه الدراسة والتي بلغت %13.5 في ريف إدلب و15% في ريف اللاذقية هي عبارة عن نسبة الانتشار المصلي للأضداد، وهي قد لا تعبر بشكل حقيقي عن نسب انتشار هذا الداء (11)، ولكنها تشير وبشكل واضح إلى وجود مشكلة حقيقية وهامة تتعلق بوجود هذا المرض وطرق تشخيصه في المناطق التي تمت دراستها وربما في مناطق أخرى لم تتم دراستها بعد.
تشير ايجابية هذه الأضداد عند الأشخاص الأصحاء ظاهرياً إلى ما يلي:
- كشف المرض في مرحلة الحضانة التي يمكن أن تمتد إلى السنة.
- كشف المرض في طور النقاهة.
- وجود داء حشوي غير عرضي (تحت سريري) حيث توجد الأضداد في المصل دون أعراض سريرية وهذا موجود بشكل أساسي في المناطق الموبوءة ويمكن في هذه الحالات أن ينتهي المرض بموت المريض (كما لاحظنا في بعض مناطق الدراسة) أو أن يكون مصدراً للعدوى بوجود العامل الناقل
- أضداد ايجابية مع وجود أعراض سريرية
واضحة (حمى، فقر دم، ضخامة حشوية) توجب توجيه المريض لتأكيد التشخيص في المراكز الصحية المعنية والبدء بالعلاج تجنباً لتأخر التشخيص الدقيق وإعطاء المريض معالجات غير ملائمة.
- ومن أهداف بحثنا أيضاً هو وضع التشخيص التفريقي للـ VL مع بقية الأمراض المنتشرة في سورية كالحمى التيفية واللمفومات ومن هنا تأتي أهمية التفكير بهذا المرض وبخاصة في المناطق الموبوءة. والكشف المبكر عن الإصابة بالـ VL بالتحري عن الأضداد ومتابعتها ومعالجتها.
- هذه الدراسة هي مفتاح لدراسات مستقبلية في مناطق أخرى من المحافظات السورية للتحري عن الـ VL.
أما ما يتعلق بالدراسات في البلدان المجاورة عن الـ VL فلم نعثر على أبحاث كافية في هذا المجال، حيث ذكر عن دراسة أجريت في فلسطين عام 1997 أنه تم تشخيص حالات من الليشمانية الحشوية عند الأطفال لكن لم تعط أية نسبة لانتشار المرض (10)، وفي دراسة أخرى أيضاً في فلسطين عام 2006 أجريت على كلاب أهلية لتحري أضداد الـ VL عندها وذكر الباحثون إن 8.6% يحملون أضداد الليشمانية في مصولهم ولم تتعرض الدراسة إلى تشخيص حالات عند البشر (9).
|
| المراجع References |
1-Al-Kafri Abeer
Geographical distribution of Phlebotomus in Syria, and study of the cases of cutaneous and visceral Leishmaniasis. Thesis of
Doctorate in medicine, University of Damascus, Faculty of Medicine, Syria. 2003.
2-Annual report of Syrian health ministry, 2007.
3-Bakdash M.
Morphological and taxonomical study of Leishmaniasis vectors in the costal region of SyriaThesis for Master in Zoology.
University of Damascus, Faculty of Science, Syria. 2007.
4-BALAJ S.S.
Study of Differentiation of Cutaneous Leishmaniosis Strains in Aleppo using Antibodies.Thesis submitted for Doctorate in Zoology.
University of Aleppo, Faculty of Science, Syria, 2001.
5-FE.
History of human parasitology.
Clin. Microbiol. Rev. 15 (4): 595-612, 2002.
6-Ismail M. Taher et Pesson Bernard.
Contribution a l'etude des Phlebotomes de Syrie.
Bull.Soc.Pathol.Exot; (85): 317-321. 1992.
7-Marty P; Delaunay P; Fissore C. and Le Fichoux Y.
La leishmaniose méditerranéenne due à Leishmania Infantum mise au point -Intérêts des tests de diagnostic rapide: IT-Leish®* et
ID-PaGIA Leishmaniasis®.
Méd trop; 67(1): 79-85, 2007.
8-Mueller M; Ritmeijer K; Balasegaram M. and Koummuki Y.
Unresponsiveness to AmBisome® in some Sudanese patients with kala-azar.
Trans R Soc Trop Med Hyg; 101 (1): 19-24, 2007.
9-Nasereddin A; Ereqat S; Azmi K. and Baneth G.
Serological survey with PCR validation for canine visceral leishmaniasis in northern Palestine.
J Parasitol. 92(1): 178-83, 2006.
10-Qubain HI; Saliba EK. and Oskam L.
Visceral leishmaniasis from Bal'a, Palestine, caused by Leishmania donovani s.1. identified through polymerase chain reaction and
restriction fragment length polymorphism analysis.:
Acta Trop. 14; 68(1): 121-8, 1997.
11-W.H.O.
Leishmaniasis: background information. Retrieved on 2007-07-04.
|
| |
