| المجلد 5 ,
العدد 6
, محرم 1431 - كانون الثاني (يناير) 2010 |
| |
| تقنيات الفحوص الجرثومية التقليدية |
| Traditional Bacterial Test Technologies |
| د. عبد السلام العمر |
| Alomar Abdul Salam |
| الملخص Abstract |
إن الإلمام بالمبادئ الأساسية لعلم الجراثيم هو المقدمة الأساس التي يبني عليها الاختصاصي المخبري كي يقدم للطبيب السريري المعالج تقريراً يستفيد منه في تأكيد أو نفي تشخيص الحالة الانتانية التي يعاني منها المريض. بالمقابل فإنه من الأهمية بمكان للطبيب المعالج أن يكون لديه المقدرة الكافية على تفسير النتيجة المقدمة، وربطها بحالة ومعطيات المريض السريرية. أخيراً لابد من التواصل، عندما تستدعي الحاجة، بين الطرفين (السريري والمخبري) حتى يكون نتاج الحالة المرضية هو الشفاء والمعافاة بالسرعة الممكنة.
إن المعرفة عادة تسبق الخطوات العملية والعين لدى عموم الناس ترى ما تعرف، ومن هنا تأتي أهمية الاطلاع عن كثب على التقانات المستخدمة في مختبر التشخيص الجرثومي.
يجب الأخذ بعين الاعتبار العامل المسبب للمرض الأكثر احتمالاً وأنواع الفحوصات التي يجب استخدامها بهدف كشف العامل الممرض مع ضرورة توفر معلومات سريرية عن حالة المريض.
|
| مواصفات المختبر الجرثومي ومتطلباته |
- اختصاصي أو فني ذو خبرة عملية في التعامل مع العينات المرضية المرسلة لإجراء فحوصات جرثومية؛
- مجهر ضوئي ذو كفاءة جيدة مع عدسة غاطسة؛
- محاليل تلوين غرام، زرقة الميثيلين، تلوين تسيل- نلسن؛
- أوساط زرع: أغار بالدم، أغار بالدم المتخثر Chocolate، أغار تاير مارتن المعدل MTM، وسط كليد C.L.E.D، وسط اندو ENDO، وسط ماكونكي MacConky، وسط كليغلر Kligler، وسط سلمونيلة – شيغيلة SS، مولر هنتن M.H.، غراء سيلينت، غراء ثيوغليكوليت....؛
- آخذ عينات معدني أو بلاستيكي للاستخدام مرة واحدة بحجم 5 مكرولتر و 50 مكرولتر، وبلاستيكي مع نهاية قطنية ملفوفة جيداً معقم؛
- وعاء محكم الإغلاق مع ما يلزم لتأمين جو لا هوائي anaerobic jar؛
- مزارع جاهزة أو محضرة لزرع الدم؛
- جراثيم معيارية لتعيين الهوية ولنماذج تحسسها ومقاومتها للمضادات الحيوية معترف عليها عالمياً أو مستنبتة مخبرياً ومراقبة بصورة دورية؛
- أقراص تحسس لشركات معترف عليها عالمياً مثل B.D. أو Oxoid وغيرها ومحفوظة بالمجمدة؛
- مسطرة ميلي مترية ومكبر وضوء جانبي لقراءة قطر التحسس للمضاد الحيوي؛
- غراء مغذ مع سكر غلوكوز لتمييز عائلة العصيات الامعائية التي تخمر الغلوكوز لا هوائياً، عن العصيات الأخرى سلبية الغرام والتي لا تنتمي إلى هذه العائلة المذكورة سابقاً؛
- فحص أكسيداز السيتوكروم لتمييز الجراثيم الإيجابية عن عصيات العائلة الامعائية السلبية؛
- أنظمة جاهزة ومنزوعة الماء تحتوي على أوساط زرعية مختلفة وذلك لتعيين هوية العصيات المعزولة وما يلزم من كواشف ضرورية.
- وسط SIM سلفيد، اندول، حركية ووسط Simmon citrate agar لتقسيم عصيات الفصيلة الامعائية إلى عدة مجموعات؛
- كاشف ماء أكسجيني 3%، كاشف كوأغولاز أو لاتكس المكورات العنقودية، العقديات الحالة للدم من النمط B، المستدميات النزلية B، النيسيريات، العقديات الرئوية.... ؛
- معلق 0.5 Turbidity Macfarland Standard يعادل 810 CFU/ML ويحضر من مزج 0.5 مل من 0.048 مول ثاني كلور الباريوم (%1.75 وزن/ حجم من BaCl2, H2O) مع 99.5 مل من محلول N 0.36 حمض السلفوريك (الكبريت)؛
- حاضنة بدرجة حرارة 35-36°م مع تأمين جو رطب بداخلها أثناء الحضن.
|
| العينات المرسلة للمختبر ومواصفاتها |
- يجب أن تمثل العينة المرسلة الآلية والعملية الممرضة الحاصلة وأن تكون الكمية كافية؛
- يجب أن تُجمع بطريقة نظيفة تحول دون حصول تلوث مع الزمرة الجرثومية الطبيعية، والموجودة على السطوح الجلدية والمخاطية للمريض؛
- إرسال العينات بعد الحصول عليها مباشرة إلى المختبر لإجراء اللازم منعاً لهلاك الجراثيم المُرهفة fastidious أو لتكاثر الزمرة الجرثومية المرافقة السريع، على حساب الممرضة وضياعها، ويستحسن الحصول عليها قبل بدء العلاج بالمضادات الحيوية؛
- اسـتخدام أوساط زرعيـة مخصصة لنقل
العينات مثل Stauert medium، أو تأمين وسط لا هوائي للجراثيم اللا هوائية؛
- تحفظ العينات النسيجية المأخوذة جراحياً ضمن أوساط معقمة، تسمح بإجراء دراسات جرثومية، وتشريح مرضي في الوقت نفسه /مصل فيزيولوجي معقم/ مع مراعاة عدم تبدل المواصفات التشريحية للعينة؛
- يجب الحصول على عينات متعددة من مناطق مختلفة إذا ما كانت الآفة كبيرة أو تتواجد عدة أفات. يفضل استخدام محقنة معقمة بدلاً من استخدام الماسحة القطنية لجمع القيح نظراً لتعدد خيارات العمل؛
- انتقاء الوقت المناسب لجمع العينة كما هو الحال عند الشك بتجرثم الدم، وذلك قبيل انخفاض درجة الحرارة والتعرق مباشرة، ويجمع على الأقل عينتين /كل مرة هوائية ولا هوائية/ وهنا يجب الإشارة إلى أهمية تعقيم مكان سحب الدم بمطهر فعال مثل البوفيدون اليودي وتركه لمدة 5 دقائق لقتل الجراثيم ثم يزال بكحول ايثيلي 70% ولا يلمس مكان بزل الدم بالأصبع /إذا لزم الأمر يستخدم كف معقم/ ويسحب الدم بمعدل 5-10% دم/ غراء.
|
| انتقاء الأوساط الزرعية، شروط وفترة الحضن |
| يبين الجدولان 1 و 2 طريقة انتقاء الأوساط الزرعية وشروط حضنها: |
التلوينات المستخدمة، تقييم العينات المفحوصة وتسجيل النتائج
هناك عدد من التلوينات المستخدمة وأهمها:
1- تلوين غرام gram stain
تتألف صبغة غرام من أربعة محاليل وهي:
1- بنفسجية الجانسيان 2 غرام + كحول ايثيلي 95% 20 مل + اكزالات الأمونيوم 0.8 غرام + ماء مقطر حتى 100 مل؛
2- محلول اليود: يود البوتاسيوم 2 غ + اليود 1 غ + ماء مقطر حتى 100 مل؛
3- نازع اللون Declorizer أسيتون 50 مل + كحول ايثيلي حتى 50 مل؛
4- الملون المضاد (المفرق) Counterstain سافرانين أو فوكسين 2.5 غ + كحول ايثيلي حتى 100 مل (محلول خزين)، يؤخذ منه 10 مل + ماء مقطر حتى 100 مل لتحضير محلول ممدد للاستخدام؛
إن الفحص المجهري للعينات المثبتة والملونة يساعد المخبري في تقسيم الجراثيم عموماً تبعاً لخصائصها التلوينية إلى مجموعتين كبيرتين:
- تلك التي تتلون باللون الأزرق البنفسجي (الغامق) وتدعى إيجابية الغرام، وهي إما مكورات أو عصيات؛
- وتلك التي تتلون باللون الأحمر وتدعى سلبية الغرام نظراً لتخليها عن الملون بنفسجية الجانسيان بعد معاملتها بمحلول نازع اللون، وهي إما مكورات أو عصيات. يمكن أن تكون الخصائص التلوينية غير نمطية كما هو الحال
أعلاه لدى الجراثيم الفتية جداً، الهرمة أو الميتة.
|
الجدول 1: انتقاء الأوساط الزرعية
| كشف الجراثيم الهوائية واللا هوائية المخيرة |
كشف الجراثيم اللا هوائية |
العينة |
Thio. broth |
BA |
MaC or CLED |
CAB |
Thio. broth |
BA |
K-V BA |
س د ش |
X |
X |
|
X |
|
|
|
جوف البطن |
X |
X |
|
X |
X |
X |
X |
سائل جنب |
X |
X |
X |
X |
X |
X |
X |
سائل مفصلي |
X |
X |
X |
X |
X |
X |
X |
جرح سطحي |
X |
X |
X |
X |
|
|
|
جرح عميق |
X |
X |
X |
X |
X |
X |
X |
نسيج |
X |
X |
X |
X |
X |
X |
X |
مسحة بلعوم |
|
X |
|
X |
|
|
|
قشع |
|
X |
X |
X |
|
|
|
رشافة رغامية |
X |
X |
X |
X |
X |
X |
X |
غسالة قصبات |
X |
X |
X |
X |
|
|
|
عنق الرحم، مهبل |
|
X |
|
MTM |
X |
X |
X |
الرحم |
X |
X |
X |
X |
X |
X |
X |
البروستات |
X |
X |
X |
X |
|
|
|
الاحليل |
|
|
|
MTM |
|
|
|
بول |
|
X |
X |
|
|
|
|
رشافة عانة |
X |
X |
X |
|
X |
X |
X |
براز |
|
X |
X |
selenite F broth + SS |
|
|
|
س د ش: سائل دماغي شوكي
K-V BA: Kanamycin-Vancomycin Blood Agar
MTM: Modified Thayer Martin (pen.+ colistin + nystatin)
SS: Salmonella Shigella Agar CAB: Chocolate Agar Base
MaC: MacConkey Agar CLED: Cystine Lactose Electrolytes Deficiency Agar
BA: Blood Agar
|
الجدول 2: فترة الحضن وتكرارية فحص المزارع.
نمط العينة |
مدة الحضن/ يوم / # |
تكرارية الفحص |
دم |
7 |
يومياً لمدة أسبوع |
دم /بروسيلا/ |
21 |
مرة كل يومين اعتباراً من الثامن |
سوائل |
7 * |
يومياً |
خراجات وجروح |
7 * |
يومياً |
نسيج |
7 * |
يومياً |
بلعوم |
2 |
= |
قشع |
2 |
= |
رشافة رغامية |
7 * |
= |
غسالة قصبات |
7 * |
= |
عنق رحم ومهبل |
2 |
= |
الرحم |
7 * |
= |
بروستات، احليل، بول |
2 |
= |
براز |
2 |
= |
لا هوائيات |
7 * |
|
جراثيم شعية |
21 |
مرة واحدة أسبوعياً |
#: مدة الحضن قبل إصدار النتيجة على أنها سلبية؛
*: يتم الاحتفاظ بالمزارع الصلبة لمدة يومين، ترمى بعدها إذا اثبت عدم وجود نمو جرثومي، ويتم الاحتفاظ بالغراء للفترة المحددة مع الفحص المتكرر. |
تشير المكورات إيجابية الغرام عنقودية الشكل إلى العنقوديات Staphylococci، وتلك التي على شكل سلسلة إلى العقديات والتي تشاهد عادة في الراسب البولي للنساء، وتشير مكورات ثنائية ايجابية الغرام خاصة في القشع إلى المكورات الرئوية. تشير مكورات ثنائية سلبية الغرام على شكل حبة الفاصولياء أو الكلية إلى النيسـريات /داخل الكريات البيض من مفرزات احليلية إلى النيسريات البنية/.
تشـير عصيات ايجابيـة الغرام كبيرة إلى نمط العصويات Bacillus spp (هوائية) أو إلى نمط المطثيات Clostridia spp (لا هوائية)، أما العصيات إيجابية الغرام الصغيرة فتشير إلى الليستيريا. يشير تجمع عصيات إيجابية الغرام على شاكلة الأحرف الصينية Chinse letters إلى نمط الوتديات Corynebacterium spp (الخناقيات Diphtheroids)، ويشير تواجد العصيات المنحنية curved سلبية الغرام في الاسهالات البرازية إلى أنواع الضمات Vibrio spp، أما العصيات على شكل S فتشير إلى نمط Campylobacter spp. تشير العصيات سلبية الغرام وهي الأكثر انتشاراً إلى عائلة العصيات الامعائية؛ أو تلك غير المخمرة للغلوكوز، المستدميات النزلية وأنواع أخرى.
يساعد الفحص المجهري المباشر بعد التلوين لعدد من العينات في التوجه نحو تشخيص الأمراض المعدية وأهمها:
القشع: يجرى تلوين غرام للقشع للتحري عن العامل الممرض المسبب لذات الرئة، وأهم الجراثيم المسببة المكورات الرئوية ذات المحفظة إضافة إلى المستدميات النزلية من النمط B، الفطور والجراثيم اللا نموذجية. أما تلوين Z-N فيجرى للتحري عن المتفطرات السلية.
الجروح والمفرزات القيحية: يجرى تلوين غرام للتحري عن الانتان الجرثومي الخلوي أو الموات الغازي في حالة النخر العضلي، بما في ذلك الكشف عن الحبيبات الكبريتية sulfur granula المسببة بعصيات متفرعة ومتشعبة ايجابية الغرام Actinomyces الشعية النوكاردية
Nocardia and Bifidobacterium،
أو الفطور الحقيقية، الشكل 1.
السائل الدماغي الشوكي (CSF): يجرى تلوين غرام على ثفالة مركزة للسائل الدماغي الشوكي للتحري عن عصيات صغيرة متعددة الأشكال سلبية الغرام (المستدميات Hib) أو مكورات مزدوجة سلبية الغرام (نيسريات سحائية)، أو ايجابية الغرام (مكورات رئوية) وغيرها، وفي هذا الخصوص يساعد تلوين زرقة الميثيلين في كشف الجراثيم مهما كان عددها قليلاً أو ضعيفة التصبغ بغرام، كما يساعد ملون الحبر الصيني India ink في التحري والكشف عن فطور المستخفية Cryptococcus، وهي خلايا فطرية ذات محفظة مع براعم صغيرة مرتبطة إلى الخلية الأم.
مفرزات الاحليل وعنق الرحم: يجرى تلوين غرام لكشف مكورات مزدوجة سلبية الغرام داخل الخلية (نيسريات بنية الشكل 2) أو الجسيمات أولية Elementary bodies للكلاميديا باستخدام الأضداد المفلورة.
مفرزات المهبل وأعلى المهبل القيحية: يجري تلوين غرام للكشف عما يعرف بـ Clue cells، وهي جراثيم عصوية صغيرة سلبية الغرام، تتواجـد بكثرة على سـطوح الخلايـا الظهارية المحرشفة، إضافة إلى كشف المبيضات البيض والخيوط الفطرية.
مفرزات عينية: يجري التحري عن الجراثيم المتواجدة في القيح بإجراء تلوين غرام.
|
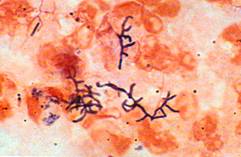
الشكل 1: شكل النوكاردية.
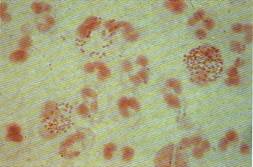
الشكل 2: شكل النيسريات البنية. |
2- لوفلر زرقة الميثيلين
Loefflers methylene blue
- زرقة الميثيلين 0.3 غ + كحول ايثيلي 95% 30 مل + ماء مقطر حتى 100 مل.
ملون بسيط مباشر يستخدم لتلوين الجراثيم خاصة لكشف الجراثيم في السائل الدماغي الشوكي في حالات الشك بالتهاب السحايا الجرثومي.
3- تلوين تسيل- نلسن Ziehl-Neelsen Acid
- كاربولفوكسين carbolfuchsin: بلورات الفينول 2.5 مل + كحول ايثيلي 95% 5 مل + فوكسـين أساسي 0.5 غرام + ماء مقطر
حتى 100 مل؛
- نازع اللون: حمض الهيدروكلوريك المركز 3 مل + كحول ايثيلي 70% حتى 100 مل؛
- زرقة الميثيلين: 0.5 غ + حمض الأسيتيك 0.5 مل + ماء مقطر حتى 100 مل.
بسبب الغلاف الشمعي الذي يحيط بالمتفطرات السلية فهي تقاوم التصبغ بالملونات. بالاستعانة بالتسخين أو بمحلول يؤثر على السطح الخلوي Tergitol يمكن خلخلة الغلاف الشمعي والسماح للملونات بالدخول إلى داخل المتفطرات السلية. حالما تأخذ الخلايا الملون فهي لا تتركه عندما تعامل بمحلول كحول مع حمض الهيدروكلوريك 3% (نازع اللون)، في حين يتم نزع الملون من كافة الجراثيم المرافقة الأخرى. تظهر المتفطرات السلية على شكل عصيات نحيلة منقطة منحنية قليلاً حمراء على خلفية زرقاء مخضرة.
4- الفحص المجهري للعينات المرضية:
هناك إجماع على أهمية الفحص المجهري لعدد من العينات المرضية المرسلة إلى المختبر بقصد الزرع أو دونه. يشير تواجد العدلات على حجم ونمط الآلية الالتهابية، كما أنه يمكن من خلال الفحص المجهري تقييم مدى صلاحية العينة المرسلة للزرع واستكمال خطوات الفحص اللاحقة أو رفض العينة وطلب عينة جديدة، والأهم من ذلك هو تواجد العوامل الممرضة باختلاف أنواعها في العينة المفحوصة سـواء أكانت جرثومية أم فطـرية، طفيلية أو بمحتويات فيروسية المنشأ وغيرها هوائية أو لا هوائية.
هناك مجموعة من الأنظمة المقترحة للحكم على الدراسة المجهرية للعينة ومدى صلاحيتها.
- يجري تقييم درجة تلوث Contamination Grade لمسحة أعلى المهبل HVS تبعاً للنظام الرقمي المبين في الجدول 3.
- ويعتمد نظام Barletts لتقييم صلاحية عينة القشع على معطيات الجدول 4.
يجري فحص حوالي 20-30 ساحة، وفي كل ساحة يسجل عدد الكريات البيض، وعدد الخلايا الظهارية، ويحسب المتوسط، ثم يتم حساب المجموع والدرجة الإجمالية. إن الحصول على علامة الصفر أو أقل يشير إلى غياب التهاب فعال، أو إلى تلوث عينة القشع مع اللعاب، وعندها يجب الحصول على عينة قشع أخرى لإجراء الزرع.
- في ما يتعلق بطريقة الفحص المجهري وإصدار تقرير لمحضر تلوين تسـيل- نلسـن للتحري عن العصيات السـلية الثابتة بالحمض
والكحول Alcohol Acid Fast Bacilli يجري ذلك وفق ما هو وارد في الجدول 5.
حالما ينتهي المخبري من الفحص المجهري، عليه أن يرسل تقريراً أولياً إلى الطبيب المعالج عن المعطيات لما في ذلك من أهمية في توجيه الطبيب نحو انتقاء العلاج المناسب.
|
| |
الجدول 3: درجات تلوث مسحات أعلى المهبل وتقييمها.
|
Contamination Grade |
Lactobacillus spp 2+/ 3+ ، Epi. Cells: few |
I |
WBCs, GNR, Cocci and Diphtheroids: few |
II |
WBCs, GPC: 1+/2+, GNR: 2+, Lactobacillus: few or absent |
III |
WBCs,GPC, GNR and Diphtheroids: 3+, Trichomonas vaginalis:-/+,Lactobacillus:absent |
IV |
الجدول 4: تقييم صلاحية عينة القشع.
عدد العدلات Neutophilis في ساحة التكبيرالصغير 10 x 10 |
الدرجة |
أقل من 10 |
0 |
10 - 25 |
+1 |
أكثر من 25 |
+2 |
تواجد مخاط |
+1 |
عدد الخلايا الظهارية المحرشفة في ساحة التكبير الصغير 10 x 10 |
|
10 - 25 |
-1 |
أكثر من 25 |
-2 |
المجموع |
|
الجدول 5: معطيات تقرير العصيات السلية.
عدد العصيات المقاومة بعد المعاملة بالكحول والحمض |
متوسط العدد |
إصدار التقرير بحسب CDC |
صفر |
|
سلبي(-) |
1-2 / 300 ساحة |
|
(+/-)* |
1-9 / 100 ساحة |
( ) / 100 ساحة |
(+1) |
1- 9/ 10 ساحة |
( ) /10 ساحة |
(+2) |
1-9 / 1 ساحة |
( ) /1 ساحة |
(+3) |
أكثر من 9 / ساحة |
( ) / ساحة |
(+4) |
|
الفحص العياني للمستعمرات على الأوساط الزرعية والدراسة الشكلية لها
تجرى دراسة المستعمرات الجرثومية النامية على سطح وسط الآغار الصلب بعناية، لأنه يحصل أحياناً نمو جرثومي مختلط لنوعين أو أكثر من الجراثيم، نمو جرثومي بطيء أو نمو جرثومي نقطي يمكن أن لا يراه الفاحص إذا ما ترافق بمستعمرات كبيرة أو مستعمرات جرثومية نشطة الحركة على السطح. يتم تدوير وفحص سطح الوسط الزرعي باستخدام لمبة وباتجاهات مختلفة لرؤية النمو الجرثومي. وينصح باستخدام عدسة مكبرة لتفحص المستعمرات الصغيرة. يجري فحص أوساط الدم من الخلف باتجاه الضوء لرؤية الانحلال الدموي الحاصل بفعل الجراثيم.
هناك مجموعة من المصطلحات مستخدمة لوصف المستعمرات الجرثومية، (الشكل 3):
- القياس Size: قياس القطر مقدراً بالمليمتر؛
- الشكل Form: نقطي punctiform، دائري circular، خيطي filamentous، غير منتظم irregular، متشعب جذراني rhizoid، مغزلي spindle؛
- الارتفاع Elevation: مسطح flat، نافر raised، محدب convex، منتفخ pulvinate، ناتئ مدور umbonate، سري (السرة) umbilicate؛الحـواف Margin: تامـة entire، متموجـة undulate، مفصصة lobate، مدببـة erose،
خيطية filamentous، غير سوية curled؛
- اللون color: أبيض، أسود، أصفر، برتقالي؛
- السطح Surface: متلألأ glistency، غائم أو باهت dull.
|
| فحوص تعيين هوية الجراثيم النامية |
1- التفاعلات الحاصلة في الوسط الزرعي المستخدمة في تعيين الهوية:
1-1- الانحلال في وسط أغار الدم BA: تقسم الجراثيم إلى ثلاث مجموعات بحسب طبيعة حلها للكريات الحمر.
- انحلال من النمط ألفا (جزئي): صفاء جزئي للدم حول المستعمرات مع تحول اللون إلى الأخضر. تبقى الكريات الحمر سليمة في تخوم المستعمرات.
- انحلال من النمط بيتا (تام): منطقة من الصفاء التام للدم حول المستعمرات بسبب انحلال الكريات الحمر، (الشكل 4): العقديات المجموعة A؛ الشكل 5: الحاطمة C. perfringens.
- انحلال من النمط غاما: لا تغير في الوسط المحيط بالمستعمرات، لا انحلال ولا تغير في لون الوسط الحاوي على الدم.
تكون أصبغة في وسط الآغار:
- أصبغة منحلة بالماء مغيرة للون الوسط pyocyanin؛
- أصبغة ذات لمعان وبريـق fluorescent؛
- أصبغة غير نفوذة وتلون المستعمرات strains of Serratia.
1-2- تبدلات وتحولات في الأوساط التفريقية: بفعل تواجد ملونات، مشعرات pH ومكونات أخرى موجودة في الوسط الزرعي تشير إلى حصول نشاط إنزيمي.
1-3- روائح محددة تنتجها الجراثيم: رائحة عصير العنب بفعل الزائفة الزنجارية، رائحة الشوكولاتة المحروقة من قبل المتقلبات، رائحة الغائط العفن من قبل المطثيات.
2- التفاعلات الكيميائية الحيوية:
يجري تعيين هوية الجراثيم بشكل أولي اعتماداً على نمط المستعمرات الجرثومية النامية وتقسيمها إلى مجموعات بالإضافة إلى فحوص ضرورية أخرى.
تعيين أولي لهوية الجرثوم المعزول بالاعتماد على نمط المستعمرات. يجري التعيين تبعاً للمعلومات المدونة في الجدول 6.
3- تعيين هوية الجراثيم المعزولة باستخدام أنظمة مختلفة وأجهزة ذاتية العمل
طرحت الشركات المتخصصة في المختبر الجرثومي عدداً كبيراً من الأنظمة التي تحتوي على حجيرات صغيرة متضمنة أوساطاً زرعية منزوعة الماء بمكون رئيسي سكري المنشأ، وحمض أميني أو مواد أخرى يتم استهلاكها، أو استقلابها أو تخميرها من قبل الجراثيم بعد إضافـة قطيرات من معلـق جرثومي إليـها وحضنها ما بين 4-18 ساعة. يستحسـن أن
يتم زرع قطيرة مما يتبقى من المعلق المستخدم باستخدام آخذ عينات loop على وسط زرعي مثلا M.H وحضنه في الوقت نفسه كي يتم التأكد من أن المعلق الجرثومي هو متجانس ويتضمن نوعاً واحداً من الجراثيم وليس من جراثيم مختلفة وذلك بمراقبة شكل المستعمرات النامية ويدعى هذا الوسط Purity plate. بعد الحضن يقوم المخبري بقراءة التبدلات الطارئة على ألوان الأوساط الزرعية في الحجيرات مباشرة، أو بعد إضافة كواشف لها لإظهار اللون. تخضع الحجيرات إلى ترتيب وترقيم معين، بحيث يأخذ الفحص الايجابي عدداً / 1 أو 2 أو 4 / والفحص السلبي يأخذ العدد 0 (صفر). وتشكل كل ثلاث حجيرات متتالية مجموعة وأعداداً تجمع علامات الحجيرات الايجابية إلى بعضها، فمثلاً إذا كانت كلها ايجابية (1، 2، 4) فيصبح العدد 7 وهكذا، ويتشكل رقم مؤلف من 5 أو 7 أعداد يدل على هوية الجرثوم المعزول بالمقارنة مع إلى سجل رقمي مرفق من قبل الشركة الصانعة للنظام.
تغطي هذه الأنظمة المختلفة مجموعات الجراثيم سلبية الغرام المخمرة للغلوكوز (فصيلة العصيات الامعائية)، سلبية الغرام غير المخمرة للغلوكوز، المكورات، العقديات، اللاهوائيات، المبيضات وغيرها.
عرضت الشركات أجهزة متخصصة في تقانات الزرع الجرثومي، فمنها ما يقوم بالزرع، العزل، تعيين الهوية وإعطاء معلومات دقيقة عن نمـاذج تحسس ومقاومة الجراثيم. يجري استخدامها في المستشفيات والمخابر الكبيرة، حيث تكون ذات جدوى اقتصادية أفضل. باستخدامها يتم اختصار الوقت اللازم لإعطاء تقرير كامل خلال أقل من 24 ساعة.
|
4- تعيين هوية السلمونيلة والشيغلة وغيرها بالاستناد إلى التنميط المصلي serotyping
تعد السلمونيلة والشيغلة والإشريكية القولونية نمط E. Coli 0157: H7 من الجراثيم المعدية التي تنتقل بالطريق الفموي الغائطي، والتي تسبب اسهالات معوية وانتانات حموية جهازية. ولا يقتصر تشخيصها وتعيين هويتها على الخصائص الشكلية للمستعمرات والفحوص الكيميائية الحيوية فقط، بل لابد من إجراء تنميط مصلي لها. يتم التنميط المصلي للسلامونيلة المعزولة والمعين هويتها استناداً إلى الخصائص الكيميائية الحيوية بالاستفادة من نموذج Kauffman-White Schema وذلك لتأكيد التشخيص. توفر الشركات المتخصصة أضداداً للمستضد الجسمي (O)، المستضد الهدبي (H) ومستضد المحفظة ذو الفوعة الجرثومية (V). تقسم جراثيم السلامونيلة إلى مجموعات ترمز من A إلى Z ومن 51 إلى 61 ومن 64 إلى 66. تتواجد السلمونيلة المهمة طبياً عادة ضمن المجموعات A إلى G. تتواجد المستضدات الهدبية ضمن طورين I و II. يميز مستضد الفوعة (V) عصيات السلامونيلة التيفية. يستخدم مصل متعدد التكافؤ polyvalent ضد المستضدات الجسمية (O) لتأكيد الشيغلة المعزولة. تقسم الشيغلة إلى أربع مجموعات S. dysenteriae (poly A)، S. flexneri (poly B)، S. boydii (poly C)، S. soneii (poly D).. تضم الإشريكيات القولونية نمطاً مصلياً E. Coli 0157:H7 مجموعة من الذراري المنتجة لسم يعرف باسم Verotoxin وتسبب التهاب قولون نازف ومتلازمة اليوريمية الانحلالية وهي
غير قادرة على تخمير سكر السوربيتول، حيث يستخدم في وسط MacConkey عوضاً عن سكر اللاكتوز وتعطي المستعمرات مظهراً شفافاً، غير ملونة شبيهة بالمستعمرات سلبية اللاكتوز. إن المستعمرات سلبية السوربيتول على وسط ماكونكي يجب أن يجري تأكيدها باستخدام التنميط المصلي النوعي O157: H7 antisera، وذلك بعد تعيين هويتها استناداً إلى الخصائص الكيميائية الحيوية. يتم التنميط المصلي بتعليق مستعمرة في مصل فيزيولوجي وإضافة قطرة من المصل المضاد المتوفر في المختبر وملاحظة تشكل تراص أو عدمه لتأكيد أو نفي أحد الجراثيم السابقة الذكر.
5- كشف وتحري المستضدات الجرثومية
يجري الكشـف عن المسـتضدات الجرثومية المكونة غالباً من عديدات السكاكر باستخدام تراص اللاتكس المحمل بالأضداد النوعية لهذه المستضدات. وعلى الرغم من محدوديتها السريرية وإيجابيتها الكاذبة، إلا أن معظم المخابر وخاصة في المستشفيات تستخدم هذه الوسيلة في تعيين هوية العامل الممرض. تشمل هذه الفحوصات مستضدات العقديات الحالة للدم من النمط B، المكورات الرئوية، المستدميات النزلية B، والمجموعات المصلية للنيسريات السحائية (A, Y, C, W135,B)، الاشريكية القولونية K1، العنقوديات الذهبية، العقديات الحالة للدم المجموعة A وغيرها. يتم التحري عن هذه المستضدات في سوائل الجسم العقيمة عادة مثل السائل الدماغي الشوكي، البول، السائل المفصلي، سائل الجنب وغيرها. توجه هذه الفحوص الطبيب المعالج نحو العامل المسبب بحيث يختار العلاج المناسب بوقت مبكر، أخذاً بعين الاعتبار مجموعة من العوامل التي تحتمل العامل المسبب الأكثر شيوعاً ريثما يصدر المختبر الجرثومي تقريره. يقوم الطبيب المعالج بتعديل الخطة العلاجية بحسب نماذج تحسس ومقاومة الجرثوم المعزول الصادرة من المختبر. |
الجدول 6: معطيات تعيين أولية لهوية الجرثوم المعزول.
نمط المستعمرات |
المجموعة الجرثومية |
فحوص أخرى ضرورية |
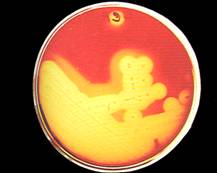
محدبة، حواف كاملة 2-3 ملم، كريم صفراء، انحلال بيتا |
العنقوديات
(الشكل 6) |
كاتالاز (+)، كوأغولاز (+/-)، نوفوبيوسين |
محدبة أو منتفخة، نصف شفافة، نقطية الحجم دهنية، انحلال بيتا |
العقديات
(الشكل 4) |
كاتالاز (-)، فحصCAMP (Gr. B.+ ) B-0.04U, SXT (A: SR, B: RR) |
شبيهة بالسرة أو مسطحة، نصف شفافة أو شفافة. دهنية أو مخاطية المظهر، انحلال ألفا |
المكورات الرئوية |
Optochin disk 5 µg:
S Bile Esculin: no growth |
منتفخة، نصف عاتمة، رمادية رطبة إلى جافة، أحيانا انحلال بيتا |
فصيلة العصيات الامعائية
(الشكل 6، 7، 8) |
فحوصات متعددة: Indol ،
methyl blue, V.P, Citrate SIM, oxidase |
مسطحة، رمادية، انتشار على السطح (H: Hauch ) |
المتقلبات |
Lysine deaminase, Phenyl a la deaminase |
مسطحة، عاتمة، رمادية أو خضراء، حواف مدببة، صباغ أخضر مزرق، رائحة خاصة |
الزائفة الزنجارية
(الشكل 9) |
Cytochrome Oxidase: + Growth at 42 C |
مستعمرات أكبر من البنية، رمادية المظهر أو صفراء شاحبة، متلألئة ومخاطية أحياناً |
النيسريات البنية
(الشكل 10) |
كاتالاز (+)، Direct Ag-test ،
Acid Production from Maltose (+), from Lactose (-) |
Gr: B: Group B Streptococci, B-0.04 U: Bacitracin, A: group A Streptococci,
B: Group B, Streptococci, S: susceptible, R: resistant |
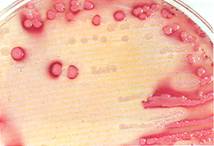
الشكل 8 : جراثيم العصيات الإمعائية. |
الشكل 4 : جراثيم العقديات. |
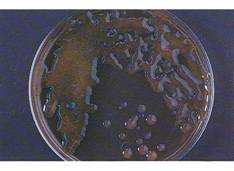
الشكل 9 : جراثيم الزائفة الزنجارية |
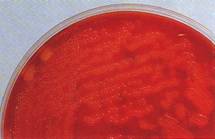
الشكل 5 : جراثيم المطثيات الحاطمة. |
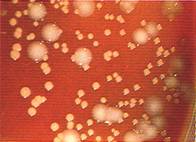
الشكل 10: جراثيم النيسريات البنية.
الصور مأخوذة من المرجع 1. |

الشكل 6: جراثيم العصيات الإمعائية. |
| |
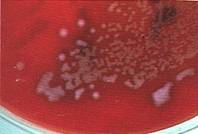
الشكل 7: جراثيم العصيات الإمعائية. |
|
| اختبار تحسس ومقاومة الجراثيم المعزولة للمضادات الحيوية |
توجد طريقتان لإجراء اختبار التحسس الجرثومي للمضادات الحيوية:
1- طريقة تمديد المضاد الكبرية أو الصغرية Macro or Microscopic broth dilution procedure باستخدام المرق، وطريقة تمديد المضاد باستخدام وسط أغار agar dilution. تسمح الطريقتان بتعيين التركيز الأدنى للمضاد الحيوي المثبط بالزجاج لنمو الجرثوم (Minimum Inhibitory Concentration /MIC/).
2- طريقة أكثر شيوعاً ترشد إلى استخدام المضاد الحيوي في المعالجة هي طريقة انتشار المضاد اعتباراً من القرص Disk Diffusion Procedure بحسب Bauer-Kirby Test. يقاس قطر تثبيط النمو بدقة إلى أقرب ميلي متر حول قرص ورقي يحتوي على مضاد حيوي بتركيز يختلف من مضاد لآخر. يشير قطر تثبيط النمو تقريباً إلى التركيز الأصغري المثبط للنمو (MIC). هنالك عوامل عديدة تؤثر في معيارية الطريقة زيادة أو نقصاناً في قطر تثبيط النمو المقاس، لذا يجب التقيد دوماً بالتعليمات المنصوص عليها من قبل NCCLS. أهم هذه العوامل pH (7.2-7.4) الوسط الزرعي، تركيز الكاتيونات مثل Mg++،Ca++ ، شدة عكر المعلق الجرثومي المحضر (0.5 MS) وسماكة الوسط الزرعي (4 mm).
3- يحضر معلق جرثومي بكثافة 0.5 MS ويفضل تحضيره اعتباراً من مستعمرة واحدة حيث يعادل 810 CFU/ML. يعد غراء أو وسط أغار مولر هنتن (Mueller-Hinten /MH/) من أفضل الأوساط المستخدمة في إجراء فحص التحسس للمضادات الحيوية، وذلك للجراثيم الهوائية والمخيرة في جو هوائي مع نسبة ضئيلة من الرطوبة. يتم حضن غالبية الجراثيم بدرجة حرارة 35-36م باستثناء العنقوديات فيجري حضنها بدرجة 30م لكشف الذراري المقاومة للأوكساسيلين.
4- انتقاء المضادات الحيوية: قبل البدء بإجراء اختبار التحسس الجرثومي للمضادات الحيوية لابد من استخدام طرق وآليات تخضع لمعايير الجودة النوعية، وذلك بإجراء التحسس على ذراري معيارية معروفة يتم الحصول عليها من ATCC بحيث يتم الحصول على أقطار تحسس لنموها تجاه المضادات الحيوية مطابقة لحدود دنيا وعليا مدونة وموثقة في سجلات مرفقة بهذه الذراري. تستخدم عادة ذرية معيارية لكل من E. Coli, St. aureus, Ps. Aeruginosa, H. influenzae. تظهر بعض الذراري مثل الليسترية، العقديات الرئوية والنيسريات البنية صعوبة في تعيين نماذج الحساسية والمقاومة تجاه البنسلين والأمبيسيلين، ويلجأ عادة إلى فحص التمديد الأصغري، باستخدام الغراء بدلا من فحص انتشار المضاد من القرص أو النظام الجديد أو ما يعرف بـ E-test.
يتم انتقاء المضادات الحيوية المفحوصة اعتماداً على نوع الجرثوم المعزول، موضع العينة، مقدرة المضاد على الوصول إلى العدوى (توزع الدواء وانتشاره إلى الأنسجة المصابة)، عمر المريض، الحالة السريرية للمريض (وجود مرض مزمن، قصور كلوي، نقص المناعة،.. ). بقوم المخبري عادة بانتقاء حوالي 10 أنواع من المضادات الحيوية تشتمل على فعالية ضيقة وواسعة الطيف ذات آليات عمل مختلفة بحيث يستطيع الطبيب المعالج انتقاء المضاد الأكثر فعالية والأقل سمية وتكلفة مع مراعاة عدم ظهور مقاومة جرثومية لها. أثناء الحمل يقتصر استخدام المضادات الحيوية عموما على البنسلينات، السيفالوسبورينات والماكروليدات. أما لدى حديثي الولادة والرضع فلا يجوز استخدام الامينوغليكوزيدات، كما انه لا يجوز استخدام الفلوروكينولينات حتى مرحلة البلوغ، وفي حالات خاصة ونادرة وعندما لا تنفع أدوية أخرى أجازت الـ FDA استخدام سيبروفلوكساسين في انتانات الجهاز البولي العلوي وما شابه. هنالك بعض الجراثيم التي تملك مقاومة مورثة ضد عدد من المضادات الحيوية، بحيث لا يجوز استخدامها أثناء الفحص الجرثومي كما هو الحال في مقاومة الكلبسيلة للامبيسيلين ومقاومة المكورات المعوية والليستيرية للسيفالوسبورينات، مقاومة الزائفة الزنجارية لأفراد الجيل الأول والثاني ولعدد من أفراد الجيل الثالث من السفالوسبورينات بالإضافة إلى البنسلينات غير المعدلة. والمستدميات النزلية مقاومة لمضادات الجيل الأول من السيفالوسبورينات ولا حاجة لفحصها. تفحص حساسية المكورات الرئوية تجاه OX1 (1 مكروغرام) فإذا كان قطر التحسس أقل من 19 ميلي متر عندها يسجل الجرثوم على أنه مقاوم للبنسلين. لا حاجة لاختبارها حساسية المكورات المعوية للأمينوغليكوزيدات نظراً لمقاومتها الطبيعية لها.
تقرر لجنة مؤلفة من: صيدلي سريري، اختصاصي جراثيم سريري، اختصاصي أمراض انتانية وضابط مراقبة عدوى المستشفيات، آلية وطريقة إصدار تقارير التحسس الجرثومي للمضادات الحيوية.
وتقسم المضادات المفحوصة إلى أربع مجموعات:
مجموعة A: تفحص وتسجل في التقرير؛
مجموعة B: تفحص وحين الحاجة لها تسجل في التقرير؛
مجموعة C: مكملة، حين الحاجة إليها تفحص وتسجل؛
مجموعة D: مكملة لانتانـات الجهاز البـولي السفلي.
|
| مجموعات مقترحة للمضادات الحيوية للفحص الروتيني وإصدار النتائج من قبل المخابر الجرثومية السريرية |
يبين الجدول 7 المقترحات الخاصة بالمضادات الحيوية والمعتمدة في إصدار النتائج الخاصـة بالاختبار الجرثومي.
5- Epsilometer Test (E-Test): عملياً هو فحص انتشار المضاد الحيوي على الوسط الزرعي لكن عوضاً عن القرص يستخدم شريط يحتوي على تدرج أسي لمضاد حيوي واحد بهدف معرفة التركيز الأصغري المثبط لنمو الجراثيم (MIC). بعد فرش الجرثوم المفحوص على سطح الوسط الزرعي، يوضع الشريط ويحضن الوسط لمدة 24 ساعة. يقرأ تقاطع النمو الجرثومي مع الشريط المقياس لتعيين MIC. تتشكل عادة منطقة اهليليجية من تثبيط النمو ويقرأ مكان بداية تشكل الاهليليج ويقابل التركيز الأصغري لتثبيط النمو.
يستفاد من E-Test لتعيين MIC للبنسلينات مقابل المكورات الرئوية، المستدميات النزلية، موراكسيلا كاتاراليس، العنقوديات وغيرها.
6- الجراثيم المفرزة لإنزيم بيتالاكتاماز: تضم B-Lactamases مجموعة من الإنزيمات الجرثومية غير المتجانسة والقادرة على تفكيك بيتالاكتام للبنسلينات والسيفالوسبورينات وبالتالي نزع فعاليتها. يقوم العديد من الجراثيم ايجابية وسلبية الغرام بإنتاج هذه الإنزيمات. يمكن كشف تواجد بيتالاكتاماز بسرعة، مما يمنح الطبيب المعالج فكرة أولية مفادها أن الجرثوم المفحوص لن يستجيب إلى المضادات الحيوية من زمرة البيتالاكتام. لهذا الغرض يستخدم قرص مشرب بمادة من السيفالوسبورينات الملونة تدعى Nitrocefin وهو فحص نوعي وحساس حيث تؤخذ مستعمرة بآخذ العينات وتفرش على القرص الموضوع في علبة بتري، تغطى ويتم الانتظار من 30 ثانية وحتى 15 دقيقة.
الجراثيم المنتجة للإنزيم تحول اللون من الأصفر إلى الأحمر. يجري هذا الفحص بشكل خاص للعنقوديات، النيسريات البنية، المستدميات النزلية وموراكسيلاكتاراليس.
7- الجراثيم المفرزة لإنزيم البيتالاكتاماز واسع الطيف Extended Spectrum B-Lactamases (ESBLs) ينبغي معرفة التركيز الأصغري المثبط للنمو (MIC) وقطر تثبيط النمو باستخدام اختبار الانتشار القرصي لذراري الاشريكية القولونية E. Coli والكلبسيلة Klebsiella المفرزة لإنزيم بيتالاكتاماز واسع الطيف. إن استخدام فحص التحسس الجرثومي للمضادات الحيوية قد يعجز أحياناً عن كشف الجراثيم متوسطة الحساسية (intermediate) أو المقاومة والمفرزة لإنزيم ESBLs. المعطيات الواردة في الجدول 8 قد حسنت حساسية كشف الجراثيم المنتجة للإنزيم لتصل إلى 80% اعتماداً على الذرية الجرثومية المعزولة. وهنالك مجال صغير لقيم MIC وفحص الانتشار من القرص يجب أن يؤخذ بعين الاعتبار عندما يشك بأن الذرية الجرثومية المعزولة قد تكون منتجة لـ ESBL. نتيجة لدراسات عديدة وجد بأن قطر المنطقة المقترح لكشف ذرية كلبسيلة منتجة لـ ESBL كان أقل أو يساوي ≤17 mm وللعصية القولونية E.col ≤ 21 mm بحسب NCCLS.بغض النظر عن أقطار المنطقة المبينة بالجدول فان زيادة مقدارها *5 mm في قطر المنطقة لمضاد حيوي ما مفحوص سوياً مع حمض كلافيولنيك مقابل قطر المنطقة لنفس المضاد الحيوي وحيداً دون حمض كلافيولنيك يشير إلى إنتاج محتمل لـ ESBL، الجدول 8.
|
الجدول 7: المضادات الحيوية المقترحة للفحص الاعتيادي.
Group |
Haemo-
philus |
Strepto-cocci not Enterococci |
Entero-cocci |
Staphylo
cocci |
Ps.aeruginosa
and other non-Enterob acteriaceae |
Enterobact-
eriaceae |
A |
AM, SXT |
P (G) |
P or AM |
P or AM, CF, OX |
TIC, GM |
AM, CF, GM |
B |
AmC, CEC
or CXM,
CTX or CRO or CAZ, TE, AZM |
CF, VA, E |
VA |
AmC or SAM, VA,
CC, E, SXT |
TIM or PIP,
CAZ or CFP, ATM, AN,
OFL, SXT |
AmC or TIM, CXM or CEC, CRO or CTX or CFP, AN, OFL, SXT |
C |
IPM, ATM,
OFL or GAT, RA |
CTX or CRO, TE, CIP |
DAP, TIG, LIN |
IPM, GN,
CIP, RA, TE,
TIG, LIN, DAP |
NET |
ATM, IPM,
CAZ, TIG |
D |
|
F/M, DAP |
CIP, F/M, TE, |
F/M |
NOR, ZOX,
TE |
NOR, F/M, |
AM: Ampicillin, CF: Cephalothin, GN; Gentamicin, AmC: Amoxicillin/Clavulanic Acid, TIM: Ticarcillin/Clavulanic Acid, CXM: Cefuroxime, CEC: Cefaclor, CRO: Ceftriaxone, CTX: Cefotaxime, CFP: Cefoperazone, AN: Amikacin, OFL: Ofloxacin, SXT: Trimethoprim/Sulfamethoxazole, ATM: Azteronam, IPM: Imipenem, CAZ: Ceftazidime,
NOR: Norfloxacin, F/M: Nitrofurantoin, TIC: Ticarcillin, PIP: Piperacillin, NET: Netilmicin, ZOX: Ceftizoxime, Te: Tetracyclline, P(G): Penicillin, OX: Oxacillin, SAM: Ampicillin/Sulbactam, VA: Vancomycin, CC: Clindamycin, E: Erythromycin, CIP: Ciprofloxacin, RA: Rifampin, AZM: Azithromycin, GAT: Gatifloxacin. TIG: Tigecycline, LIN: Linezolid, DAP: Daptomycin. |
9- الانتانات المسببة بفعل الجراثيم اللا هوائية
تشارك الجراثيم اللا هوائية بصورة فعالة في الانتانات التي تصيب الإنسان. غالبية الخراجات العميقة والآفات النخرية المسببة بالجراثيم اللا هوائية تتضمن جراثيم متعددة مرافقة بما فيها الجراثيم الهوائية، الجراثيم الهوائية المخيرة وتلك المتحملة لنسبة ضئيلة من الأكسجين. تعمل هذه الجراثيم المتنوعة بإيقاع منسجم في ظل الرض الحاصل، الركود الوعائي والنخر النسيجي حيث تخفض ضغط الأكسجين والقوة المؤكسدة في الأنسجة وتخلق ظروفاً مناسبة للجراثيم اللا هوائية المجبرة للتكاثر. يشير الجدول 9 إلى مشاركة اللاهوائيات من مجمل الانتانات الحاصلة لدى المرضى.
أظهرت دراسة أجريت في المختبر المتخصص بالجراثيم اللا هوائية التابع للمركز الطبي لجامعة انديانا أن معدل الجراثيم اللا هوائية المعزولة كانت كالتالي، الجدول 10.
هناك مجموعة من المضادات الحيوية ثبت فعاليتها ضد اللا هوائيات وأهمها:
Ampicillin/Sulbactam (16/8 µg), Chloramphenicol (16 µg), Clindamaycin(4 µg), Cefoxitin (30 µg), Imipenem (18 µg), Metronidazole (16 µg), Penicillin G (4 µg), Piperacillin (64 µg), Ticarcillin/Clavulanic acid (64/2 µg), Amoxicillin/Clavulanic acid (20/10 µg), Tigecycline.
10- النبيت السوي (المُطاعم) Normal (Commensal) Flora
من الأهمية بمكان إلمام المخبري بمكونات النبيت السوي (الزمرة الجرثومية الطبيعية) المتواجد بصورة اعتيادية في مواضع الجسـم المختلفة، (الجدول 11). قد تختلط هذه الجراثيم مع محتويات العينة المرضية التي يحصل عليها الاختصاصي بقصد الزرع الجرثومي والتي تشوش عملية الزرع وعزل العامل الممرض، وربما أكثر عندما تعطي انطباعاً خاطئاً للمخبري بأنها العامل الممرض فيقوم بعزلها وإجراء فحص التحسس للمضادات الحيوية ويرسل التقرير إلى الجهة المعنية مما يعرض المريض في غالب الأحيان لشوط من المضادات الحيوية لا ضرورة له. لذا على المخبري الفاحص أن تكون لديه المقدرة على التفريق بين الجراثيم المعزولة (ممرضة أو زمرة جرثومية طبيعية)، ويُحبذ التشاور مع الطبيب المعالج وتداول الأمر معه إذا دعت الحاجة. على سبيل المثال فان عزل الكلبسيلة الرئوية Kleb.pneumoniae من عينة قشع للمريض وإرسال التقرير النهائي قد يوحي للطبيب المعالج أن صاحب العينة مصاب بذات الرئـة ويصف له شوطاً علاجياً جهازياً كامل. أما إذا ما أجـري فحص مباشـر بعـد
التلوين لعينة القشع وثبت بحسب نظام Barletts أن العينة ملوثة بمفرزات البلعوم، عندها يكون العزل وفحص التحسس والعلاج لا ضرورة له.
|
الجدول 8: تركيز التثبيط الأصغري (MIC) ومقاييس تثبيط المنطقة لكشف إنزيمات بيتا لاكتاماز واسعة الطيف لدى الكلبسيلة الرئوية والاشريكية القولونية #.
MIC for poss-
ible ESBL- producing strains |
MIC for susceptible strains |
Zone diameter for possible ESBL producing strains |
Zone diameter for susceptible Strains |
Antibiotics |
≥2 mg/L |
≤8 mg/L |
27 mm |
≥22 mm |
Azteronam 30 µg |
≥2 mg/L |
8 mg/L |
≤27 mm |
≥23 mm |
Cefotaxime 30 µg |
≥2 mg/L |
≤8 mg/L |
≤22 mm |
≥21 mm |
Cefpodoxime 10 µg |
≥2 mg/L |
≤8 mg/L |
≤22 mm |
≥18 mm |
Ceftazidime 30 µg |
≥2 mg/L |
≤8 mg/L |
≤25 mm |
≥21 mm |
Ceftriaxone 30 µg |
# adapted from NCCLS document M100-S8
الجدول 9: نمط الانتان ومعدل وقوعه.
نمط الانتان |
معدل الوقوع Incidence % |
استنشاق رئوي، خراج رئوي ،ذات رئة نخرية
تسمم الدم بالجراثيم
خراج دماغي
انتان سني، التهاب جيوب مزمن
تقيح صدري
تسمم حوضي أو داخل البطن
انتانات أنسجة رخوة متنوعة:
خراج ثدي
جروح ما بعد استئصال الزائدة وجراحة القولون الانتقائية
خراجات جلدية
التهاب خلوي غير مسبب بالمطثيات
Pilonidal sinus
تقرحات قدم سكرية، موات سكري خمجي
انتان جهاز بولي |
85 - 93
9 - 20
60 - 89
50 - 100
76
60 - 100
83
79 – 95
60
75
73
63 – 85
1 |
الجدول 10: معدل الجراثيم اللا هوائية المعزولة.
| Percentage |
Group or (Organisms) |
27
(22) |
Anaerobic Cocci
(Peptostreptococci ) |
25
(20) |
Bacteroides
(Bacteroides fragilis group) |
13 |
Clostridium |
13 |
Propionibacterium |
7 |
Prevotella |
5 |
Eubacterium |
4 |
Fusobacterium |
3 |
Lactobacillus |
3 |
Others(Actinomyces,Bifidobacterium,.. |
الجدول 11: النبيت السوي (الزمرة الجرثومية الطبيعية) في مواضع الجسم المختلفة.
|
Commensal
(normal) Flora |
St. epidermidis, St. aureus, Diphtheroides, Streptococci, Ps. aeruginosa, Anaerobs,
Candida trulopsis, Pityrosporum, Bacillus. |
Skin, Scalp, Feet, Groin, Perineum |
St. aureus, St. epidermidis, Diphtheroides
Sterptococci |
Nose |
Strep.mitis, Streptococci, Candida spp.
Trichomonas tenax |
Mouth |
Strep.mutans, Streptococci, Bacteroides,
Fusobacterium spp, Actinomyces |
Teeth |
Strep. viridans, B-hemolytic Streptococci
other than Strep pyogenes, Strep. Pneumoniae, Strep. epidermidis, Neisseria spp, H.influenzae, Dipththeroides, gram negative Rods. |
Throat |
St. epidermidis, Diphtheroides, Streptococci, gram neg, Rods, Lactobacillus spp, Bacillus spp, Anaerobs (Bacteroides, propionibacterium, pepto Streptococcus, fusobacterium,..) |
Urethra and Vagina |
|
| المراجع References |
1-Color Atlas and Textbook of
Diagnostic Microbiology. Fourth Edition
Koneman, Allen, Janda, Schreckenberger, Winn
J.B. Lippincott Company
2-Clinical and Diagnosis. Management by Laboratory Methods. 18th Edition.
John Bernard Henry، M.D. W.B. Saunders
3-Medical Microbiology.
Mims, Playfair, Roill, wakelin, Williams. Mosby
4-The Journal of Clinical Laboratory. 5, 4, 2009.
|
| |
| المجلد 5 ,
العدد 6
, محرم 1431 - كانون الثاني (يناير) 2010 |
|
|
|
