| المجلد 7 ,
العدد 2
, ربيع الأول 1435 - كانون الثاني (يناير) 2014 |
| |
| الارتباط بين مقاومة الأنسولين ونسب البروتينات الشحمية المصلية لدى مريضات متلازمة المبيض متعدد الكيسات |
| Correlation between Insulin Resistance and Serum Lipoprotein Ratios in Polycystic Ovary Syndrome Patients |
| د. شادن حدّاد |
| Haddad Sh. |
كلية الصيدلة، جامعة دمشق
Faculty of Pharmacy, Damascus University.
|
| الملخص Abstract |
متلازمة المبيض المتعدد الكيسات Polycystic Ovary Syndrome PCOS)) هي اضطراب صماوي استقلابي شائع بين النساء. وتُعد مريضات PCOS عرضة لاختطار الإصابة بالداء السكري النمط الثاني، ومقاومة الأنسولين، وشذوذ شحميات الدم، والأمراض القلبية الوعائية. إن تقييم استقلاب الشحميات يمكن أن يكون من المميزات التشخصية لمريضات PCOS.
جرت مقايسة كل من المتثابتات التالية: غلوكوز الدم الصيامي، الأنسولين الصيامي، ثلاثيات الغليسيريد TG، الكوليستيرول الكلي TC، LDL-C، HDL-C لدى مجموعتين من الأفراد: مجموعة مريضات PCOS (59 مريضة) ومجموعة شاهدة (27 امرأة صحيحة ظاهراً).
ارتفعت قيم الغلوكوز الصيامي، الأنسولين الصيامي، HOMA-IR، TG، TG/HDL-C لدى مجموعة PCOS مقارنة مع المجموعة الشاهدة وكان الارتفاع معتداً به إحصائياً. كما وجد ارتباط إيجابي بين HOMA-IR وكل من TG/HDL-C (0.01, r=0.478=P)، TC/HDL-C (0.01, r=0.347=P) وLDL-C/HDL-C (P=0.01, r=0.398) لدى مجموعة PCOS، بينما وجد ارتباط ايجابي فقط بين HOMA-IR وTG/HDL-C (r=0.446، P= 0. 05) لدى المجموعة الشاهدة. وتبين أن النسبة TG/HDL-C تمثل مشعراً جيداً لمقاومة الأنسولين في كلا المجموعتين.
وأظهرت هذه الدراسة ارتفاع نسب البروتينات الشحمية المصلية وارتباطاً إيجابياً مع مقاومة الأنسولين لدى مريضات الـ PCOS.
|
Polycystic Ovary Syndrome (PCOS) is a common endocrine metabolic disorder in females. Women with PCOS are at the risk of type 2 diabetes, insulin resistance, dyslipidemia, cardiovascular diseases .Lipid metabolism assessment could be diagnostic characteristic of PCOS patients.
Fasting blood glucose, fasting insulin, triglydirides (TG), total cholesterol (TC), LDL-C, HDL-C were assayed in two groups: PCOS (59 patients) and control group (27 apparantly healthy women).
The values of fasting glucose, fasting insulin, HOMA-IR, TG, TG/HDL-C
increased significantly in PCOS group, comparing to the control group. Positive correlation was found in PCOS group between HOMA-IR and each of the followings: TG/HDL-C (P= 0.01, r=0.478), TC/HDL-C (P=0.01, r=0.347), LDL/HDL (P=0.01, r=0.398), whereas there was positive correlation only between HOMA-IR and TG/HDL-C (P=0.05, r=0.446) in control group. The ratio TG/HDL-C was a good indicator of insulin resistance in both groups.
This study showed an increase in serum lipoprotein ratios and a positive correlation with insulin resistance in the PCOS patients.
|
| المقدمة Introduction |
متلازمة المبيض المتعدد الكيسات Polycystic Ovary Syndrome PCOS اضطراب شائع لدى النساء في مرحلة الخصوبة، حيث تتراوح نسبة حدوثه بين 10-5% (1، 2). وتعد هذه المتلازمة السبب الأول للعقم لدى النساء، وهي تترافق مع مقاومة الأنسولين والبدانة الحشوية (3).
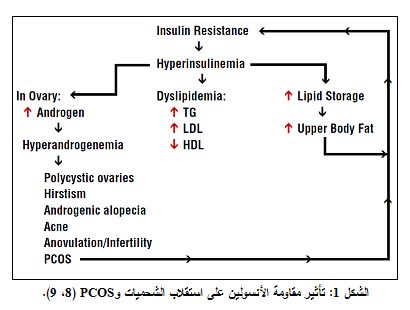
تملك PCOS منشأ جينياً على الرغم من أن سببياتها غير معروفة (1). وأوضحت بعض الدراسات وجود علاقة وثيقة لهذه المتلازمة مع اضطراب استقلاب الشحميات (4، 5)، حيث يتجلى هذا الاضطراب بارتفاع مستويات كل من: ثلاثيات الغليسيريد TG والبروتين الشحمي منخفض الكثافة LDL-C مع وجود مستويات منخفضة للبروتين الشحمي مرتفع الكثافة HDL-C (6). وترتبط هذه التبدلات في مستويات شحميات المصل بشكل وثيق مع مقاومة الأنسولين (7) (الشكل1).
لقد اعتمدت معايير مؤتمر روتردام Rotterdam 2003 لتشخيص هذه المتلازمة والتي تقضي بوجود اثنين من المعايير التالية: فرط الأندروجينية hyperandrogenism، قلة الإباضة oligo-ovulation، مبيض متعدد الكيسات. أما حالة مقاومة الأنسولين فلقد قيمت من خلال (HOMA-IR) Homastasis Model Assessment-Insulin Resistance. ولقد تزايدت نسب الإصابة بهذه المتلازمة في السنوات الأخيرة في دول مختلفة. وربطت العديد من الدراسات بين الإصابة بهذه المتلازمة ومقاومة الأنسولين وما ينتج عنها من شذوذ شحميات المصل وبالتالي اختطار الأمراض القلبية الوعائية.
بناءً على ذلك هدف هذا البحث إلى دراسة علاقة مقاومة الأنسولين مع شحوم المصل لدى مريضات PCOS.
|
| المواد والطرق |
قسمت مجموعات الدراسة كما يلي:
* المجموعة الشاهدة: شملت 27 امرأة ذوات دورة شهرية منتظمة، مع عدم وجود مبيض متعدد الكيسات بعد التشخيص بالأمواج فوق الصوتية.
* مجموعة مريضات متلازمة المبيض متعدد الكيسات: جرى تشخيص 59 مصابة بمتلازمة المبيض متعدد الكيسات حسب معايير Rotterdam 2003، من قبل أطباء مختصين بالأمراض النسائية في مسـتشفى التوليد الجامعي
والعيادات النسائية الخاصة في مدينة دمشق. اختيرت المشاركات في هذه الدراسة ممن لم يتناولن أدوية تؤثر على استقلاب الغلوكوز والشحميات. فبُزلت عينات الدم من المجموعة الشاهدة والمريضات بعد صيام 14 ساعة وجرت مقايسة كل من المتثابتات التالية: غلوكوز الدم الصيامي FBG ثلاثيات الغليسيريد TG، الكوليستيرول الكلي TC، كوليستيرول البروتين الشحمي منخفض الكثافة LDL LDL-C))، وكوليستيرول البروتين الشحمي مرتفع الكثافة HDL HDL-C)) لدى مجموعتي الدراسة بعتائد من شركة Roch على جهاز Hitachi. كما تمت مقايسة الأنسولين الصيامي FINS بطريقة التألق الكيميائي الكهربائي (ECLIA) electro-chemo luminescence assay. نسب كل من ثلاثي الغليسيريد، الكوليستيرول الكلي، LDL إلى كوليستيرول الليبوبروتين HDL، TG/HDL-C، TC/HDL-C، LDL-C/HDL-C. كما جرى حساب منسب مقاومة الأنسولين حسب:
HOMA-IR = FBG (mg/dL) × FINS (mIU/L) /405
التحليل الإحصائي: أجريت الدراسة الإحصائية باستخدام SPSS 20 وExcel 2007. وعُبر عن النتائج بالمتوسط الحسابي ± الانحراف المعياري mean±SD. جرت المقارنة بين المجموعات باستخدام t-test. ودرست علاقات الارتباط باستخدام ارتباط Spearman. واعتبرت قيم P<0.05 معتداً بها احصائياً.
|
 |
| النتائج Results |
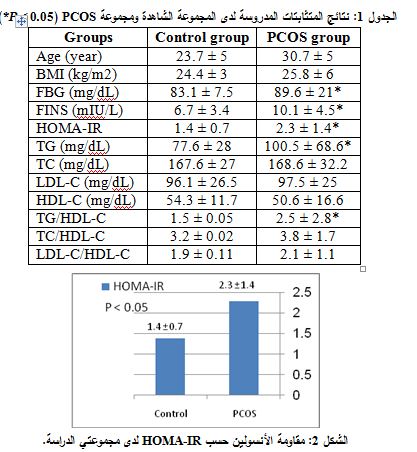
يبين الجدول 1 نتائج مقايسة المتثابتات المدروسة لدى مريضات PCOS والمجموعة الشاهدة.
1- ارتفاع مقاومة الأنسولين لدى مريضات PCOS مقارنة مع المجموعة الشاهدة
كان متوسط قيم الغلوكوز الصيامي، الأنسولين الصيامي، HOMA-IR، أعلى لدى مجموعة PCOS منه لدى المجموعة الشاهدة وكان الفارق معتداً به إحصائياً (P = 0.05) (الشكل 2).
2- ارتفاع نسبة TG/HDL-C لدى مريضات PCOS مقارنة مع المجموعة الشاهدة
ارتفعت متوسطات قيم TG، TG/HDL-C وبشكل يُعتد به لدى مجموعة PCOS عنها لدى المجموعة الشاهدة (P=0.02)، بينما لم يوجد فارق إحصائي بين المجموعتين بالنسبة لكل من LDL-C،HDL-C ، TC، LDL-C/HDL-C، .TC/HDL-C
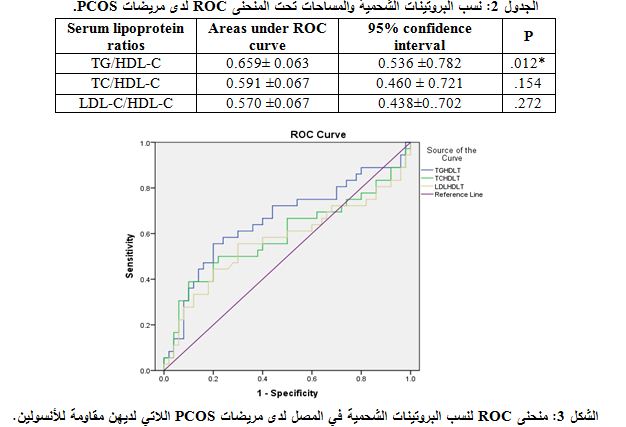
3- ارتباط مقاومة الأنسولين مع نسب البروتينات الشحمية المصلية لدى مريضات PCOS
تبين باستخدام ارتباط Spearman وجود علاقة
ارتباط إيجابية لدى مجموعة مريضات PCOS بين HOMA-IR وكل من TG/HDL-C (r=0.478، P=0.01)، TC/HDL-C (r=0.347، P=0.01)، وLDL-C/HDL-C (r=0.398، P=0.01). كما وجدت علاقة ارتباط إيجابية لدى المجموعة الشاهدة بين HOMA وTG/HDL-C (r=0.446، P=0.05)؛ بينما لم توجد علاقة ارتباط يعتد بها احصائياً بين IR-HOMA وكل من TC/HDL-C و.LDL-C/HDL-C. ومن خلال المساحة تحت المنحنى ROC كانت نسبة TG/HDL-C هي المعلم الأكثر تشخيصاً لمريضات PCOS اللاتي لديهن مقاومة للأنسولين (P=0.012) (الجدول 2، الشكل 3).
|
|
| المناقشة Discussion |
تعد متلازمة PCOS مرضاً صماوياً واستقلابياً بآن واحد، فهي ترتبط مع كل من الداء السكري
ومقاومة الأنسولين وشذوذ شحميات الدم والأمراض القلبية الوعائية (12-10). ونظراً لانتشار هذه المتلازمة، درسنا في هذا البحث تأثير مقاومة الأنسولين على البروتينات الشحمية المصلية لدى مريضاتPCOS ، حيث تعد مقاومة الأنسولين سبباً للعديد من الأمراض ولم تعرف إلى الآن سببيات هذه المقاومة، لكنها يمكن أن تفسر بحدوث خلة جينية trait تؤدي إلى مستقبل شاذ. ومن الممكن أن تكون العوامل البيئية والجينية ونمط الحياة عوامل مؤهبة لهذه المقاومة (8). ولقد وجد في هذه الدراسة ارتفاع HOMA-IR (مؤشر مقاومة الأنسولين) لدى مريضات PCOS، مقارنة مع المجموعة الشاهدة. ويمكن أن يعزى ذلك إلى أن مقاومة الأنسولين لدى %50 من مصابات PCOS تتعلق بالفسفرة المفرطة لمستقبل الأنسولين عن طريق سيرين/ ثيرونين كيناز (3).
إن ارتفاع الأنسولين المترافق مع مقاومة الأنسولين ينبه المبيض على اصطناع كميات زائدة من الأندروجينات. ويؤدي إلى انخفاض مستويات الغلوبين الرابط للهرمون الجنسي SHBG، مما يزيد من فاعلية الأندروجينات. كما أن ارتفاع الأنسولين يزيد من إفراز LH، فتؤدي المستويات المرتفعة لكل من LH والأندروجينات إلى غياب الإباضة وما يسمى غياب الإباضة المزمن مفرط الأندروجين غير المفسر (أي ""PCOS) (13)، الأمر الذي يقترح دور مقاومة الأنسولين في إمراضية PCOS، كما يُعرض لاختطار تطور الداء السكري مع التقدم بالعمر لدى مريضات PCOS (14، 15)، كما أن مقاومة الأنسولين وارتفاع مستويات الأندروجين تؤهب المريضات لاختطار شذوذات شحميات الدم (16). ولقد وجد في هذه الدراسة ارتباط إيجابي بين HOMA-IR وكل منTG/HDL-C ، TC/HDL-C، LDL-C/HDL-C لدى مريضات PCOS، مما يؤكد دور مقاومة الأنسولين في شذوذ شحميات الدم لدى مريضات PCOS. وإن شذوذ الغلوكوز ومتثابتات مرتسم الشحميات lipid profile ينبئ باختطار تطور الداء السكري وبالتالي أمراض قلبية وعائية في المستقبل (12). كما أُثبتت العلاقة بين مقاومة الأنسولين ونسب كل من TC/HDL-C، LDL-C/HDL-C، TG/HDL-C لدى مرضى الداء السكري النمط الثاني (17)، مما يثبت أهمية هذا الارتباط في العديد من الأمراض.
وجدت علاقة ارتباط إيجابية معتد بها إحصائياً فقط بين HOMA-IR وTG/HDL-C لدى المجموعة الشاهدة، بينما لم توجد مثل هذه العلاقة بين HOMA-IR وكل من TC/HDL-C، LDL-C/HDL-C. وفي مقارنة مع دراسة أجريت في فنزويلا وجدت علاقة ارتباط إيجابية فقط بين HOMA-IR وTG/HDL-C لدى المجموعة الشاهدة ومجموعة مريضات PCOS، بينما لم توجد علاقة ارتباط بين النسب الأخرى ومقاومة الأنسولين لدى المجموعتين (18)، مما يدل على أن النسبةTG/HDL-C قد تكون المشعر الأفضل لمقاومة الأنسولين. كما أُثبتت العلاقة بين مقاومة الأنسولين ونسبة TG/HDL-C في دراسات أخرى لدى أشخاص بدينين غير سكريين (19)، بينما ارتبط شذوذ الشحميات مع مقاومة الأنسولين بشكل مستقل عن البدانة في دراسة أخرى (20). الأمر الذي يفسر أن هذا الارتباط موجود في معظم الأمراض التي لها صلة بمقاومة الأنسولين مثل الداء السكري والبدانة وPCOS. واستناداً إلى ذلك يمكن تفسير التأثيرات السريرية المُرضية للأدوية التي تحسن من الحساسية للأنسولين مثل biguanides أو thiazolidinediones (TZDs) لمعالجة مقاومة الأنسولين لدى مريضات PCOS. كما لوحظ أثر الميتفورمين في إنقاص مستويات ثلاثيات الغليسيريد والغلوكوز الصيامي وHOMA-IR (23-21).
|
| الاستنتاج |
ارتفعت في هذه الدراسة نسبة TG/HDL-C، TC/HDL-C، LDL-C/HDL-C ووجد ارتباط إيجابي مع مقاومة الأنسولين لدى مريضات PCOS. كما تبين أن النسبة TG/HDL-C تمثل المشعر الأفضل لمقاومة الأنسولين في المجموعتين.
جرى في هذا البحث دراسة تأثير مقاومة الأنسولين على مرتسم الشحميات لدى مريضات PCOS، لذلك يوصى بإعلام هؤلاء المريضات بالتأثيرات السلبية لهذه المتلازمة وضرورة المعالجة، كما ينصح بمراقبة تحسن مقاومة الأنسولين بعد المعالجة وأثره على مرتسم الشحميات لدى هؤلاء المريضات. من الممكن متابعة هذه الدراسة بالتعاون مع وزارة الصحة لتشمل كافة المحافظات السورية لدراسة انتشار هذه المتلازمة وإجراء أبحاث مستقبلية من أجل استقصاء العوامل البيئية والجينية المؤهبة لدراسة الجينات المتورطة في هذه المتلازمة والعوامل المفعّلة لهذه الجينات.
|
| المراجع References |
1-Legro RS.
The genetics of polycystic ovary syndrome.
Am J Med. 98: 9s-16s, 1995.
2-Adams J; Polson D.W. and Franks S.
Prevalence of polycystic ovaries in women with anovulation and idiopathic hirsutism.
Br Med J (Clin Res Ed), 293(6543): 355-359, 1986.
3-Dunaif A.
Insulin resistance and the polycystic ovary syndrome: mechanism and implications for pathogenesis.
Endocr Rev; 18: 774-800, 1997.
4-Galluzzo A; Amato M.C. and Giordano C.
Insulin resistance and polycystic ovary syndrome.
Nutr Metab Cardiovasc Dis, 18, 7, 511-518, 2008.
5-Teede H.J; Hutchison S; Zoungas S;
and Meyer C.
Insulin resistance, the metabolic syndrome, diabetes and cardio-vascular disease risk in women with PCOS.
Endocrine, 30, 1, 45-53, 2006.
6-Lo J.C; Feigenbaum S.L; Yang J; Pressman A.R; Selby J.V. and Go A.S.
Epidemiology and adverse
cardiovascular risk profile of
diagnosed polycystic ovary syndrome.
J Clin Endocrinol Metab, 91, 4, 1357-1363, 2006.
7-Valkenburg O; Steegers-Theunissen R.P.M. and Smedts H.P.M.A
More atherogenic serum lipoprotein profile is present in women with polycystic ovary syndrome: a case-control study.
J Clin Endocrinol Metab, 93, 2, 470-476, 2008.
8-Kidson W.
Polycystic ovary syndrome: a new direction in treatment.
MJA, 169: 537-40, l998.
9-Norman RJ; et al.
Relative risk of conversion from normoglycaemia to impaired glucose tolerance or non-insulin dependent diabetes mellitus in polycystic ovarian syndrome.
Hum Reprod; 16: 1995-1998; 2001.
10-Azziz R.
Editorial: polycystic ovary syndrome, insulin resistance, and molecular defects of insulin signaling.
J Clin Endocrinol Metab, 87, 9, 4085-4087, 2002.
11-Park K.H; Kim J.Y; Ahn C.W; Song Y.D; Lim S.K. and Lee H.C.
Polycystic ovarian syndrome (PCOS) and insulin Resistance.
Int J Gynaecol Obstet, 74, 3, 261-267, 2001.
12-Legro RS, Kunselman AR, Dodson WC. and Dunaif A.
Prevalence and predictors of risk for type 2 diabetes mellitus and impaired glucose tolerance in polycystic ovary syndrome: a prospective controlled
study in 254 affected women.
J Clin Endocrinol Metab; 84: 165-169, 1999.
13- Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group.
Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome.
Fertil Steril, 81: 19-25, 2004.
14-Xiang SK; Hua F; Tang Y; Jiang XH; Zhuang Q. and Qian FJ.
Relationship between serum lipoprotein ratios and insulin resistance in polycystic ovary syndrome.
Int J Endocrinol. 1-4, 2012.
15-Butt K; Deeba F; Attique H. and Rubab S.
Polycystic ovarian syndrome; determination of alterations in glucose level and lipid profile.
Professional Med. J; 19(6): 786-788, 2012.
16-Tsilchorozidou T; Overton C. and Conway GS.
The pathophysiology of polycystic ovary syndrome.
Clinical Endocrinology, 60: 1-17. 2004.
17-Tangvarasittichai S; Poonsub P. and Tangvarasittichai O.
Association of serum lipoprotein ratios with insulin resistance in type 2 diabetes mellitus.
Indian J Med Res, 131, 5, 641-648, 2010.
18-Roa Barrios M; Arata-Bellabarba G; Valeri L. and Vel?zquez Maldonado E.
Relationship between the triglyceride/high-density lipoprotein-cholesterol ratio, insulin resistance index and cardiometabolic risk factors in women with polycystic ovary syndrome.
Endocrinol Nutr; 56(2): 59-65, 2009.
19-Brehm A; Pfeiler G; Pacini G; Vierhapper H. and Roden M.
Relationship between serum lipoprotein ratios and insulin resistance in obesity.
Clinical Chemistry, 50, 12, 2316-2322, 2004.
20-Kalra A; Nair S. and Rai L.
Association of obesity and insulin resistance with dyslipidemia in Indian women with polycystic ovarian syndrome.
Indian J Med Sci, 60, 11, 447-453, 2006.
21-Farhan Y.M; Taher M.A. and Alhadithy E.M.
Comparative study on cardiovascular risk factors in patients with PCOS and PCOS patients with drug metformin.
Int J Sci Nat; 3(1): 24-29, 2012.
22-Eisenhardt S; Schwarzmann N; Henschel V. et al.
Early effects of metformin in women with polycystic ovary syndrome: a prospective randomized, double-blind, placebocontrolled trial.
J Clin Endocrinol Metab, 91, 3, 946-952, 2006.
23-Dereli D; Dereli T; Bayraktar F; Ozgen A.G. and Yilmaz C.
Endocrine and metabolic effects of rosiglitazone in non-obese women with polycystic ovary disease.
Endocr J; 52, 3, 299-308, 2005.
|
| |
| المجلد 7 ,
العدد 2
, ربيع الأول 1435 - كانون الثاني (يناير) 2014 |
|
|
|
